Krosty bakteryjne
wróć do strony głównej
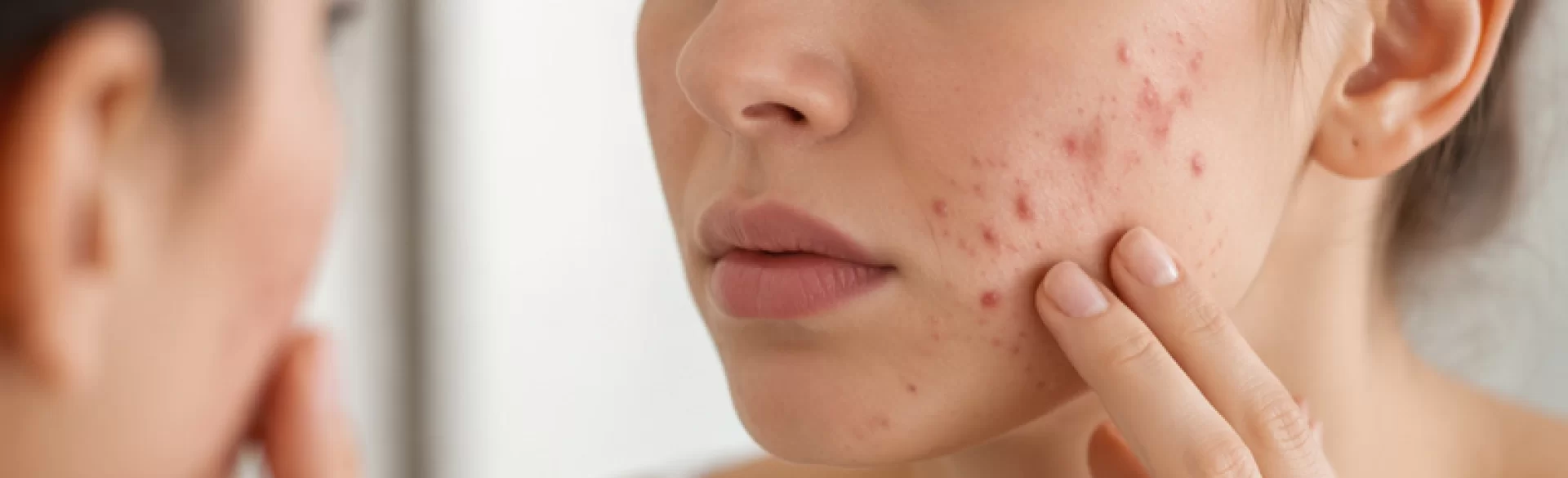
Krosty bakteryjne to zmiany skórne o charakterze zapalnym, powstające w wyniku zakażenia skóry przez bakterie – najczęściej Staphylococcus aureus (gronkowiec złocisty) oraz Streptococcus pyogenes (paciorkowiec). Mają postać wyniosłych wykwitów, często wypełnionych treścią ropną, którym towarzyszy zaczerwienienie, obrzęk i bolesność. Mogą występować jako zmiany pojedyncze lub mnogie, zarówno powierzchowne, jak i głębiej zlokalizowane. Krosty bakteryjne stanowią jedną z najczęstszych manifestacji zakażeń skóry i przydatków skóry (m.in. mieszków włosowych), a ich przebieg i nasilenie zależą od odporności organizmu oraz czynników miejscowych.
Krosty bakteryjne – czym są
Krosty bakteryjne należą do grupy pierwotnych zmian skórnych określanych jako pustule, czyli wykwity wypełnione treścią ropną. Ropa powstaje w wyniku reakcji zapalnej organizmu na obecność drobnoustrojów i zawiera leukocyty (głównie neutrofile), bakterie oraz fragmenty zniszczonych tkanek.
Do najczęstszych postaci klinicznych krost bakteryjnych należą:
- zapalenie mieszków włosowych (folliculitis) – powierzchowne zakażenie ujścia mieszka włosowego,
- czyraki (furunculus) – głębokie, bolesne zmiany zapalne z martwicą tkanek,
- czyraczność (furunculosis) – mnogie lub nawracające czyraki,
- liszajec zakaźny (impetigo) – powierzchowne zakażenie naskórka, szczególnie u dzieci,
- ropnie skórne (abscessus) – ograniczone zbiorniki ropy w tkankach.
Patogeneza zmian obejmuje:
- penetrację bakterii przez uszkodzony naskórek,
- namnażanie drobnoustrojów,
- aktywację odpowiedzi immunologicznej,
- rozwój miejscowego stanu zapalnego.
Czynniki sprzyjające powstawaniu krost bakteryjnych:
- mikrourazy skóry (otarcia, zadrapania, golenie),
- nadmierna produkcja sebum,
- zaburzenia bariery naskórkowej,
- choroby przewlekłe (np. cukrzyca),
- obniżona odporność,
- niewłaściwa higiena lub jej nadmiar (uszkodzenie mikrobiomu skóry).
Krosty bakteryjne – jak wyglądają
Krosty bakteryjne mają stosunkowo charakterystyczny obraz kliniczny, jednak ich wygląd może różnić się w zależności od głębokości zakażenia i rodzaju bakterii.
Cechy morfologiczne krost bakteryjnych:
- wyniosła ponad powierzchnię skóry zmiana,
- obecność żółtawej lub białawej treści ropnej,
- otaczający rumień (zaczerwienienie),
- często obecny obrzęk i bolesność,
- możliwe tworzenie strupów po pęknięciu zmiany.
W zależności od typu zmiany:
- powierzchowne krosty – niewielkie, dobrze odgraniczone, zlokalizowane w obrębie ujścia mieszka włosowego,
- czyraki – większe, twarde, bolesne guzki z centralnym czopem martwiczym,
- liszajec zakaźny – pęcherzyki i krosty szybko przekształcające się w miodowo-żółte strupy,
- ropnie – głębokie, napięte, bolesne zmiany z wyczuwalnym zbiornikiem ropy.
W przebiegu zakażeń bakteryjnych mogą występować również objawy ogólne:
- podwyższona temperatura ciała,
- powiększenie regionalnych węzłów chłonnych,
- uczucie rozbicia (w cięższych przypadkach).
Ważnym aspektem diagnostycznym jest odróżnienie krost bakteryjnych od zmian o innym podłożu:
- trądziku (gdzie dominują zaskórniki),
- zmian wirusowych (np. opryszczki),
- chorób autoimmunologicznych (np. pęcherzycy).
Krosty bakteryjne – umiejscowienie
Krosty bakteryjne mogą występować na całej powierzchni ciała, jednak istnieją obszary szczególnie predysponowane do ich powstawania ze względu na obecność mieszków włosowych, gruczołów łojowych oraz warunki sprzyjające namnażaniu bakterii.
Najczęstsze lokalizacje:
1. Twarz
- okolice nosa, brody i policzków,
- obszary o zwiększonej produkcji sebum,
- często związane z zapaleniem mieszków włosowych lub nadkażeniem zmian trądzikowych.
2. Skóra głowy
- szczególnie w miejscach podrażnień mechanicznych,
- związane z zapaleniem mieszków włosowych.
3. Plecy i klatka piersiowa
- obszary bogate w gruczoły łojowe,
- sprzyjające środowisko dla bakterii (pot, okluzja).
4. Pachy i pachwiny
- miejsca wilgotne i narażone na tarcie,
- częste występowanie ropni i czyraków.
5. Pośladki i uda
- związane z uciskiem, okluzją i mikrourazami,
- częste zapalenia mieszków włosowych.
6. Kończyny dolne
- szczególnie u osób z zaburzeniami krążenia,
- zwiększone ryzyko wtórnych zakażeń skóry.
Czynniki lokalizacyjne zwiększające ryzyko zmian:
- nadmierna potliwość,
- noszenie ciasnej odzieży,
- przewlekłe drażnienie skóry,
- brak odpowiedniej wentylacji skóry.
Warto podkreślić, że lokalizacja zmian może mieć znaczenie diagnostyczne – na przykład nawracające krosty w obrębie pach i pachwin mogą wskazywać na trądzik odwrócony (hidradenitis suppurativa), wymagający odrębnego podejścia terapeutycznego.
Leczenie krost bakteryjnych zależy od ich nasilenia, głębokości oraz przyczyny. Podstawą jest eliminacja infekcji oraz przywrócenie prawidłowej funkcji bariery skórnej.
Postępowanie ogólne:
- miejscowe preparaty przeciwbakteryjne (np. mupirocyna, kwas fusydowy),
- antybiotykoterapia ogólna w cięższych przypadkach,
- środki antyseptyczne,
- unikanie manipulacji zmianami (ryzyko rozsiewu infekcji).
Wspomagające metody dermatologiczne i estetyczne:
- oczyszczanie skóry i zabiegi seboregulujące – redukcja środowiska sprzyjającego bakteriom,
- peelingi chemiczne – działanie keratolityczne i antybakteryjne,
- terapia światłem (LED, IPL) – działanie przeciwzapalne i bakteriobójcze,
- laseroterapia – redukcja zmian zapalnych i przebarwień pozapalnych,
- zabiegi z wykorzystaniem technologii radiofrekwencji (np. INDIBA) – wspomaganie regeneracji tkanek i redukcja stanu zapalnego.
W praktyce klinicznej coraz częściej stosuje się terapie łączone, które pozwalają:
- skrócić czas leczenia,
- zmniejszyć ryzyko nawrotów,
- poprawić jakość skóry po ustąpieniu zmian.
Dobór terapii powinien być indywidualny i uwzględniać:
- wiek pacjenta,
- lokalizację zmian,
- choroby współistniejące,
- stopień zaawansowania infekcji.