Krosty cukrzycowe
wróć do strony głównej
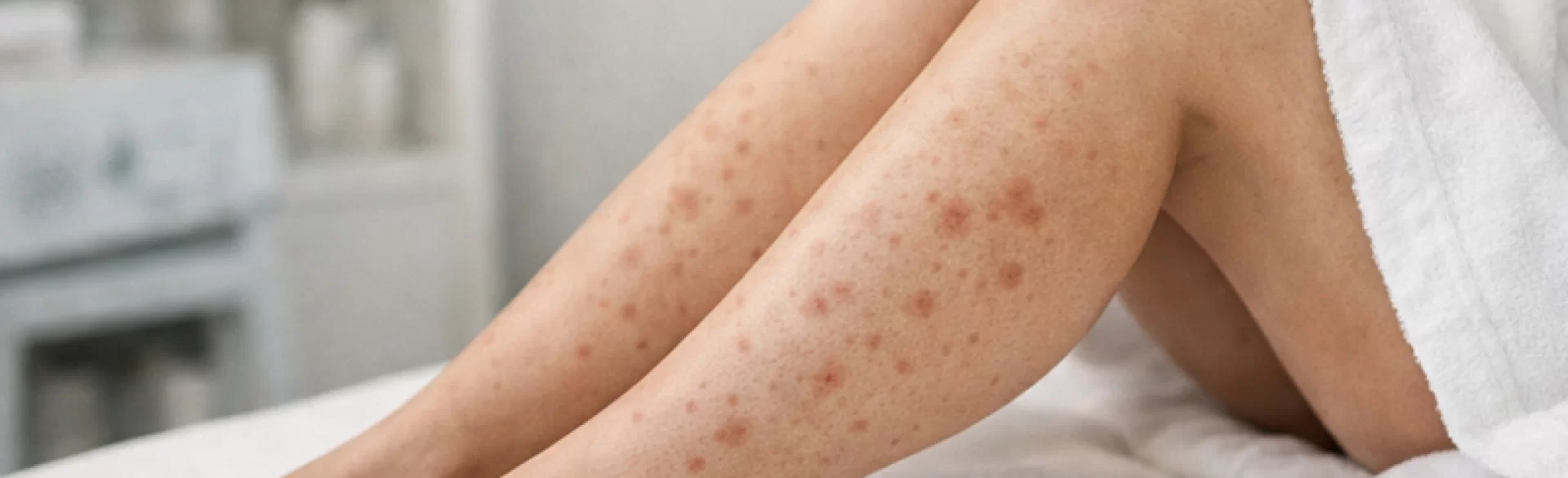
Krosty cukrzycowe to potoczne określenie zmian skórnych pojawiających się u osób z cukrzycą, które wynikają z przewlekłej hiperglikemii (podwyższonego poziomu glukozy we krwi), mikroangiopatii cukrzycowej (uszkodzenia drobnych naczyń) oraz zaburzeń odporności. W dermatologii nie funkcjonuje jedna jednostka chorobowa o takiej nazwie – pod tym pojęciem kryją się różne dermatozy związane z cukrzycą, m.in. dermopatia cukrzycowa, pęcherze cukrzycowe (bullosis diabeticorum), liszaj twardzinowy czy zakażenia bakteryjne i grzybicze skóry. Zmiany te mogą być pierwszym objawem nierozpoznanej cukrzycy lub sygnałem niewyrównanej metabolicznie choroby. Ich obecność zawsze wymaga diagnostyki internistycznej i dermatologicznej.
Krosty cukrzycowe – przyczyny
Zmiany skórne w przebiegu cukrzycy są efektem złożonych zaburzeń metabolicznych i naczyniowych. Najważniejsze mechanizmy patogenetyczne obejmują:
1. Przewlekłą hiperglikemię
- Nadmiar glukozy prowadzi do glikacji białek (powstawania tzw. AGE – advanced glycation end products).
- Dochodzi do uszkodzenia kolagenu, elastyny i ścian naczyń krwionośnych.
- Pogarsza się odżywienie skóry i jej zdolność do regeneracji.
2. Mikroangiopatię cukrzycową
- Uszkodzenie drobnych naczyń skóry powoduje niedotlenienie i zwiększoną podatność na urazy.
- Występują zaburzenia gojenia oraz tendencja do nadkażeń.
3. Neuropatię obwodową
- Zmniejszone czucie bólu i temperatury sprzyja mikrourazom.
- Pacjent często nie zauważa drobnych uszkodzeń skóry, które ulegają wtórnemu zakażeniu.
4. Zaburzenia odporności
- Cukrzyca upośledza funkcję neutrofili i makrofagów.
- Wzrasta podatność na zakażenia bakteryjne (np. gronkowcowe) i grzybicze (Candida, dermatofity).
Najczęstsze jednostki kliniczne określane jako „krosty cukrzycowe”:
- Dermopatia cukrzycowa – brunatne plamy i grudki na podudziach.
- Pęcherze cukrzycowe (bullosis diabeticorum) – nagłe, bezbolesne pęcherze na stopach i dłoniach.
- Zakażenia ropne skóry – czyraki, zapalenie mieszków włosowych.
- Grzybica skóry i paznokci – szczególnie w obrębie stóp.
Warto podkreślić: zmiany te częściej występują przy długo trwającej, niewyrównanej cukrzycy typu 1 i 2.
Krosty cukrzycowe – jak wyglądają?
Obraz kliniczny zależy od rodzaju dermatozy, jednak istnieją pewne cechy wspólne.
Charakterystyczne objawy:
- Grudki i krosty ropne – najczęściej wokół mieszków włosowych, z tendencją do powiększania się.
- Pęcherze wypełnione surowiczym płynem – napięte, niebolesne, bez rumienia zapalnego.
- Brunatne lub czerwonawe plamy na podudziach – o średnicy 0,5–1,5 cm, często symetryczne.
- Świąd i pieczenie – szczególnie przy współistniejącej grzybicy.
- Skłonność do trudno gojących się nadżerek i owrzodzeń.
Lokalizacja zmian:
- podudzia,
- stopy i przestrzenie międzypalcowe,
- dłonie,
- okolice pachwin,
- pośladki.
Cechy odróżniające zmiany cukrzycowe od trądziku pospolitego:
- Wiek pacjenta – zmiany skórne związane z cukrzycą najczęściej występują u osób dorosłych i starszych, zwykle z wieloletnią historią zaburzeń metabolicznych. Trądzik pospolity dotyczy przede wszystkim młodzieży i młodych dorosłych.
- Lokalizacja zmian – w cukrzycy typowe są podudzia, stopy, przestrzenie międzypalcowe, pachwiny czy pośladki. Trądzik lokalizuje się głównie w obrębie twarzy, pleców i klatki piersiowej, czyli w obszarach o dużej aktywności gruczołów łojowych.
- Proces gojenia – zmiany cukrzycowe goją się wolno, często pozostawiają przebarwienia lub nadżerki i mają skłonność do nadkażeń. W trądziku, przy prawidłowym leczeniu, proces regeneracji jest zazwyczaj szybszy.
- Związek z glikemią – w cukrzycy nasilenie zmian koreluje z poziomem glukozy i wartością HbA1c. W trądziku pospolitym nie obserwuje się bezpośredniego związku z zaburzeniami gospodarki węglowodanowej.
Zmiany skórne w cukrzycy mają tendencję do nawrotów, szczególnie przy nieprawidłowym poziomie HbA1c.
Krosty cukrzycowe – leczenie
Postępowanie terapeutyczne wymaga podejścia wielodyscyplinarnego: diabetologicznego, dermatologicznego oraz – w przypadku powikłań – chirurgicznego.
1. Wyrównanie metaboliczne (podstawa leczenia)
- optymalizacja terapii insuliną lub lekami doustnymi,
- kontrola HbA1c (docelowo <7% u większości pacjentów),
- redukcja masy ciała,
- dieta o niskim indeksie glikemicznym.
Bez stabilizacji poziomu glukozy leczenie miejscowe ma ograniczoną skuteczność.
2. Leczenie miejscowe
W zależności od rozpoznania:
- Antybiotyki miejscowe lub ogólne – w zakażeniach bakteryjnych.
- Leki przeciwgrzybicze – w grzybicy skóry i paznokci.
- Preparaty regenerujące barierę naskórkową – emolienty, kremy z mocznikiem (5–10%).
- Opatrunki specjalistyczne – przy nadżerkach i owrzodzeniach.
3. Postępowanie zabiegowe (w wybranych przypadkach)
W przypadku blizn, przebarwień pozapalnych lub przewlekłych zmian można rozważyć zabiegi dermatologii estetycznej, m.in.:
- Laseroterapię frakcyjną – poprawa struktury skóry.
- Peelingi medyczne – redukcja przebarwień.
- Terapie regeneracyjne – stymulujące odbudowę skóry.
Każdy zabieg musi być poprzedzony oceną stanu ogólnego pacjenta i stopnia wyrównania cukrzycy.
4. Profilaktyka
- codzienna kontrola skóry stóp,
- unikanie urazów i ciasnego obuwia,
- odpowiednia higiena i dokładne osuszanie przestrzeni międzypalcowych,
- regularne wizyty u podologa przy tzw. stopie cukrzycowej.
Zmiany określane jako „krosty cukrzycowe” są klinicznym sygnałem ogólnoustrojowych zaburzeń metabolicznych. W praktyce medycznej traktuje się je nie jako problem wyłącznie dermatologiczny, lecz jako wskaźnik stopnia kontroli cukrzycy i ryzyka powikłań naczyniowych.