Łuszczyca plackowata
wróć do strony głównej
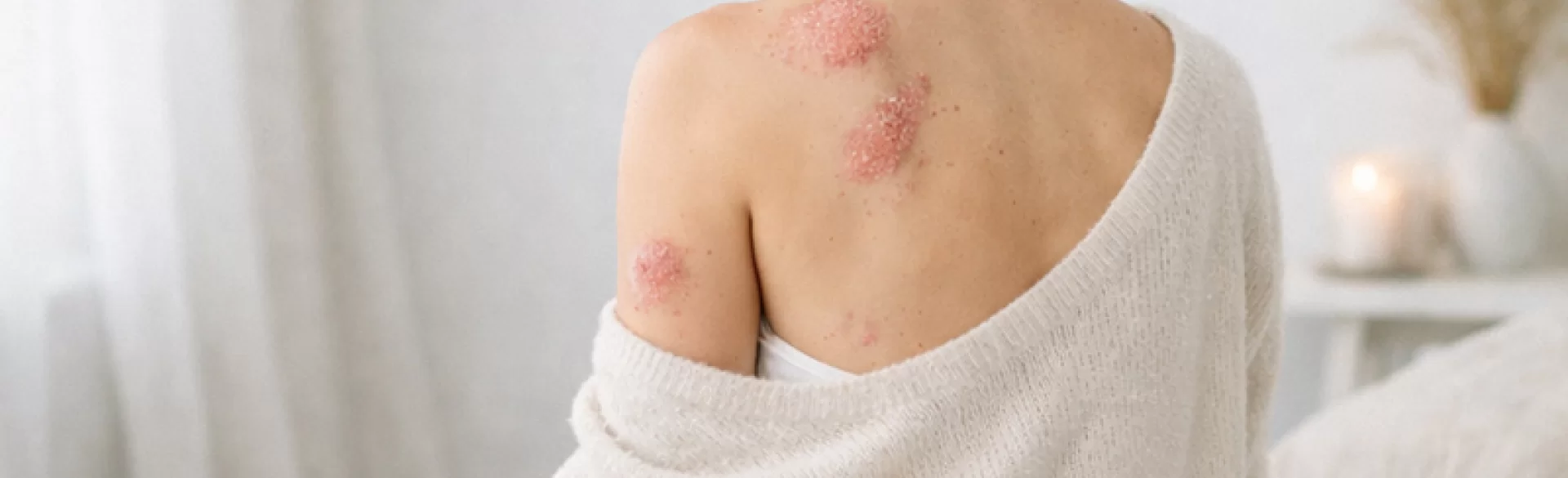
Łuszczyca plackowata (psoriasis vulgaris) jest przewlekłą, zapalną, nawrotową chorobą skóry o podłożu immunologicznym, należącą do grupy chorób autoimmunologicznych. Charakteryzuje się przyspieszonym cyklem proliferacji keratynocytów (komórek naskórka) oraz zaburzoną odpowiedzią układu odpornościowego, co prowadzi do powstawania dobrze odgraniczonych, rumieniowo-złuszczających się blaszek. Choroba ma charakter ogólnoustrojowy – poza skórą może obejmować stawy (łuszczycowe zapalenie stawów), a także wiązać się z podwyższonym ryzykiem chorób sercowo-naczyniowych i zespołu metabolicznego. Przebieg jest zmienny – od łagodnych, ograniczonych zmian do postaci uogólnionych, wymagających leczenia systemowego.
Łuszczyca plackowata - przyczyny
Etiopatogeneza łuszczycy plackowatej jest złożona i wieloczynnikowa. Kluczową rolę odgrywa nieprawidłowa aktywacja limfocytów T (zwłaszcza subpopulacji Th1 i Th17), które produkują cytokiny prozapalne, m.in. TNF-α, IL-17 i IL-23. Mediatory te stymulują nadmierne namnażanie keratynocytów oraz utrzymują przewlekły stan zapalny w obrębie skóry.
Do najważniejszych czynników predysponujących należą:
1. Predyspozycja genetyczna
- Występowanie rodzinne (częstość wyższa u krewnych I stopnia).
- Związki z antygenami zgodności tkankowej HLA-Cw6.
2. Czynniki immunologiczne
- Nadreaktywność osi IL-23/IL-17.
- Zaburzenia równowagi między cytokinami pro- i przeciwzapalnymi.
3. Czynniki środowiskowe wyzwalające (tzw. trigger factors)
- urazy mechaniczne skóry (objaw Koebnera),
- infekcje (szczególnie paciorkowcowe),
- przewlekły stres psychiczny,
- palenie tytoniu i nadużywanie alkoholu,
- niektóre leki (β-blokery, lit, interferony).
4. Czynniki metaboliczne
- otyłość,
- insulinooporność,
- dyslipidemia.
Współcześnie łuszczycę traktuje się jako chorobę zapalną o charakterze ogólnoustrojowym, a nie wyłącznie problem dermatologiczny
Łuszczyca plackowata - objawy
Najbardziej charakterystycznym objawem są rumieniowe (zaczerwienione), dobrze odgraniczone blaszki pokryte srebrzystobiałą łuską. Zmiany najczęściej lokalizują się:
- na łokciach i kolanach,
- w okolicy krzyżowej,
- na owłosionej skórze głowy,
- w obrębie paznokci.
Typowe cechy kliniczne:
- Objaw świecy stearynowej – nasilone złuszczanie po potarciu.
- Objaw Auspitza – punktowe krwawienie po zdrapaniu łuski.
- Objaw Koebnera – pojawienie się zmian w miejscu urazu.
Zmianom może towarzyszyć:
- świąd,
- uczucie napięcia skóry,
- pieczenie.
W zaawansowanych przypadkach:
- zajęcie paznokci (onycholiza, naparstkowatość),
- dolegliwości stawowe (ból, obrzęk, sztywność poranna),
- obniżenie jakości życia i zaburzenia psychiczne (depresja, lęk).
Nasilenie choroby ocenia się m.in. skalą PASI (Psoriasis Area and Severity Index), która uwzględnia rozległość i intensywność zmian.
Łuszczyca plackowata - leczenie
Leczenie dobierane jest indywidualnie, w zależności od rozległości zmian, ich lokalizacji, wieku pacjenta oraz współistniejących chorób.
1. Leczenie miejscowe (postać łagodna i umiarkowana)
- glikokortykosteroidy miejscowe,
- analogi witaminy D₃ (kalcypotriol),
- inhibitory kalcyneuryny,
- dziegcie i preparaty keratolityczne (kwas salicylowy),
- emolienty.
2. Fototerapia
- UVB 311 nm (wąskopasmowe),
- PUVA (psoralen + UVA).
Fototerapia wykazuje działanie immunomodulujące i zmniejsza proliferację keratynocytów.
3. Leczenie ogólne (postać umiarkowana i ciężka)
- metotreksat,
- cyklosporyna,
- acytretyna,
- leki biologiczne (inhibitory TNF-α, IL-17, IL-23).
Terapie biologiczne stanowią przełom w leczeniu ciężkich postaci łuszczycy – działają selektywnie na określone cytokiny zapalne, wykazując wysoką skuteczność i dobrą tolerancję.
4. Leczenie wspomagające
- redukcja masy ciała,
- leczenie chorób współistniejących,
- wsparcie psychologiczne.
Celem terapii nie jest jedynie ustąpienie zmian skórnych, ale również ograniczenie ogólnoustrojowego stanu zapalnego.
Zabiegi na łuszczycę plackowatą
W okresie remisji lub przy łagodnych postaciach choroby można stosować zabiegi wspomagające, które poprawiają komfort pacjenta i wspierają regenerację skóry. Należy jednak bezwzględnie unikać procedur drażniących w fazie aktywnej.
Zabiegi wspierające kondycję skóry:
- delikatne zabiegi nawilżające i odbudowujące barierę hydrolipidową,
- terapie łagodzące z wykorzystaniem preparatów o działaniu przeciwzapalnym,
- zabiegi światłem LED (o działaniu przeciwzapalnym i regeneracyjnym),
- indywidualnie dobrana pielęgnacja dermatologiczna.
W praktyce klinicznej szczególne znaczenie ma:
- odbudowa bariery naskórkowej,
- ograniczenie TEWL (transepidermalnej utraty wody),
- zmniejszenie stanu zapalnego.
Każda procedura estetyczna powinna być poprzedzona kwalifikacją dermatologiczną, gdyż uraz mechaniczny może wywołać nowe ogniska choroby (objaw Koebnera).

