Teleangiektazje
wróć do strony głównej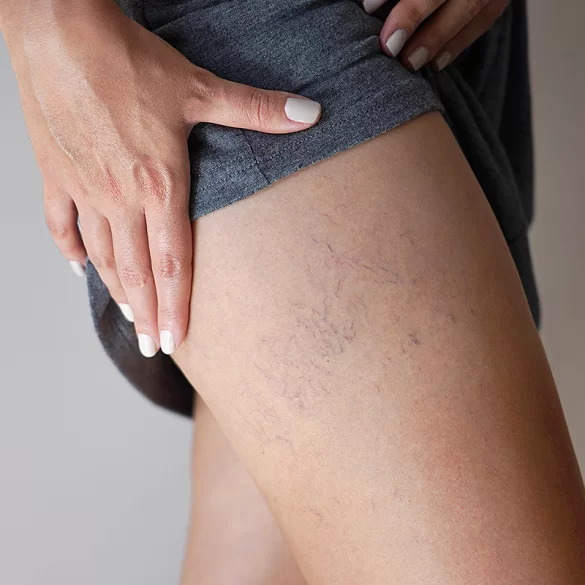
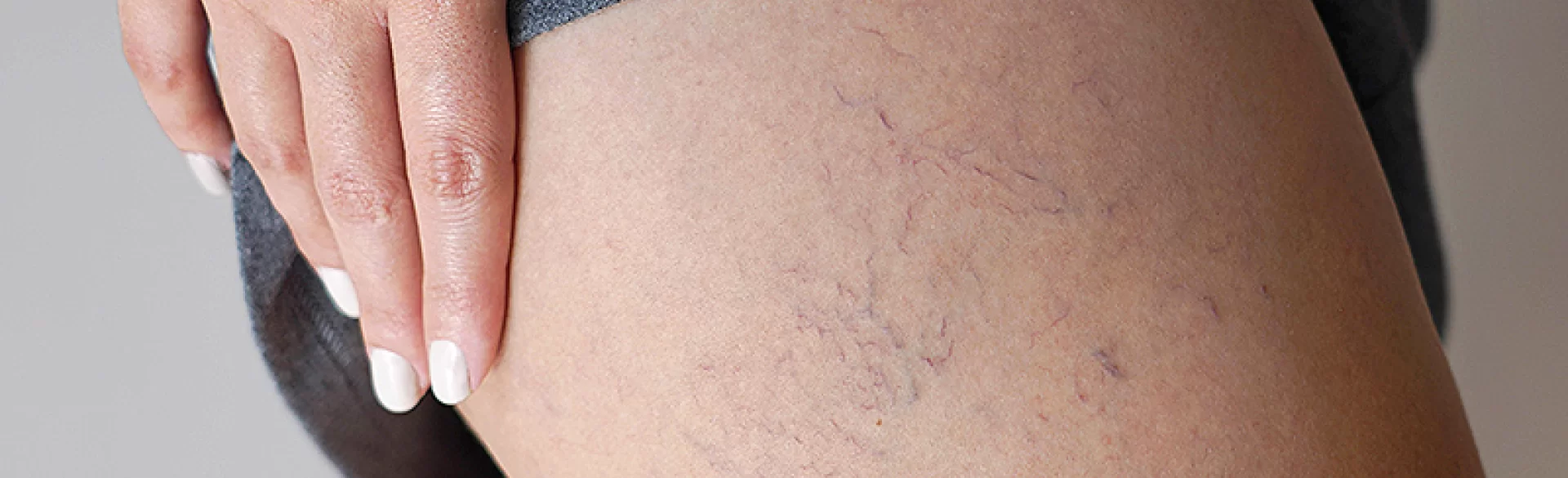
Teleangiektazje to trwałe, patologiczne poszerzenia drobnych naczyń krwionośnych – głównie w obrębie skóry – widoczne jako cienkie, czerwone lub sinoczerwone linie przypominające „pajączki”. Najczęściej lokalizują się na twarzy (policzki, skrzydełka nosa, broda), ale mogą występować również na kończynach dolnych i tułowiu. Zmiany te nie są jedynie defektem estetycznym – stanowią kliniczny objaw zaburzeń mikrokrążenia, przewlekłego uszkodzenia ściany naczyniowej lub chorób ogólnoustrojowych. Teleangiektazje mogą mieć charakter pierwotny lub wtórny i często narastają z wiekiem. Współczesna dermatologia i medycyna estetyczna dysponują skutecznymi metodami ich leczenia, jednak kluczowe znaczenie ma prawidłowa diagnostyka przyczyn oraz dobór terapii adekwatnej do typu i lokalizacji zmian.
Teleangiektazje – co to jest
Teleangiektazje (łac. telangiectasia) to trwałe rozszerzenia naczyń włosowatych, żyłek lub drobnych tętniczek o średnicy zwykle poniżej 1 mm, zlokalizowane w skórze lub błonach śluzowych. Powstają w wyniku osłabienia ściany naczyniowej oraz zaburzeń regulacji napięcia naczyniowego, co prowadzi do utraty zdolności naczyń do obkurczania się.
W ujęciu patofizjologicznym teleangiektazje są skutkiem:
- degeneracji włókien kolagenowych i elastynowych otaczających naczynia,
- przewlekłego stanu zapalnego skóry,
- działania czynników mechanicznych, hormonalnych lub środowiskowych.
Wyróżnia się kilka morfologicznych typów teleangiektazji:
- liniowe – częste na skrzydełkach nosa,
- drzewkowate – typowe dla kończyn dolnych,
- gwiaździste – promieniście rozchodzące się naczynia,
- siateczkowate – tworzące rozległą sieć drobnych naczyń.
Teleangiektazje mogą występować jako izolowane zmiany skórne lub stanowić element obrazu klinicznego innych schorzeń dermatologicznych i internistycznych.
Teleangiektazje – przyczyny
Etiologia teleangiektazji jest wieloczynnikowa i obejmuje zarówno predyspozycje wrodzone, jak i czynniki nabyte. W praktyce klinicznej często współistnieje kilka mechanizmów jednocześnie.
Predyspozycje genetyczne – wrodzona kruchość naczyń, zaburzenia syntezy kolagenu i elastyny.
Czynniki hormonalne:
- ciąża,
- doustna antykoncepcja,
- hormonalna terapia zastępcza,
- zaburzenia endokrynologiczne.
Przewlekła ekspozycja na promieniowanie UV – fotouszkodzenie skóry prowadzące do degradacji macierzy pozakomórkowej.
Choroby dermatologiczne:
- trądzik różowaty,
- przewlekłe dermatozy zapalne,
- atopowe zapalenie skóry.
Choroby ogólnoustrojowe:
- niewydolność żylna,
- choroby wątroby,
- choroby tkanki łącznej.
Czynniki mechaniczne i środowiskowe:
- częste zmiany temperatur,
- sauna, gorące kąpiele,
- alkohol,
- palenie tytoniu.
Długotrwałe stosowanie glikokortykosteroidów miejscowych – prowadzące do zaniku skóry i osłabienia naczyń.
Ignorowanie przyczyn i skupienie się wyłącznie na usuwaniu widocznych zmian często skutkuje nawrotami teleangiektazji.
Teleangiektazje – objawy
Teleangiektazje objawiają się przede wszystkim zmianami widocznymi w obrębie skóry, jednak u części pacjentów mogą towarzyszyć im dolegliwości subiektywne.
Objawy kliniczne teleangiektazji:
- cienkie, czerwone, różowe lub sinoczerwone naczynia widoczne pod skórą,
- symetryczne lub asymetryczne rozmieszczenie zmian,
- stopniowe zwiększanie liczby i rozległości naczyń,
- brak samoistnego ustępowania zmian.
Objawy towarzyszące (nie zawsze obecne):
- uczucie pieczenia lub kłucia skóry,
- nadwrażliwość na ciepło i zimno,
- skłonność do rumienia napadowego,
- uczucie „pulsowania” skóry w obrębie zmian.
W przypadku teleangiektazji kończyn dolnych mogą współistnieć objawy niewydolności żylnej, takie jak uczucie ciężkości nóg czy obrzęki, co wymaga rozszerzenia diagnostyki.
Teleangiektazje – leczenie
Leczenie teleangiektazji powinno być poprzedzone oceną ich rodzaju, głębokości, lokalizacji oraz identyfikacją czynników sprawczych. Terapia wyłącznie objawowa, bez eliminacji przyczyn, jest podejściem krótkowzrocznym.
Profilaktykę i modyfikację stylu życia:
- fotoprotekcja całoroczna,
- unikanie gwałtownych zmian temperatur,
- rezygnacja z alkoholu i palenia,
- odpowiednia pielęgnacja skóry naczyniowej.
Leczenie miejscowe:
- preparaty wzmacniające ściany naczyń,
- składniki o działaniu przeciwzapalnym i antyoksydacyjnym.
Leczenie zabiegowe – metoda z wyboru w przypadku utrwalonych zmian:
- zamykanie naczyń za pomocą energii światła lub fal radiowych,
- precyzyjna koagulacja naczyń bez uszkadzania otaczających tkanek.
Skuteczność terapii zależy od:
- prawidłowej kwalifikacji pacjenta,
- doboru technologii adekwatnej do średnicy i głębokości naczynia,
- wykonania serii zabiegów, a nie pojedynczej procedury.
Zabiegi na leczenie teleangiektazji
W leczeniu teleangiektazji kluczową rolę odgrywają nowoczesne, nieinwazyjne technologie dostępne w wyspecjalizowanych ośrodkach medycyny estetycznej i dermatologii zabiegowej.
Laserowe zamykanie naczyń:
- selektywna fototermoliza hemoglobiny,
- precyzyjne niszczenie ściany naczynia,
- minimalne ryzyko uszkodzenia skóry.
IPL (Intense Pulsed Light):
- szerokopasmowe światło pulsacyjne,
- skuteczne w leczeniu rozlanych zmian naczyniowych i rumienia,
- jednoczesna poprawa kolorytu i jakości skóry.
Radiofrekwencja mikroigłowa z komponentą naczyniową:
- obkurczanie drobnych naczyń,
- poprawa struktury skóry,
- działanie wspierające w terapii skóry naczyniowej.
- stopniowe zanikanie widocznych naczyń,
- redukcja rumienia,
- poprawa jednolitości kolorytu skóry,
- zmniejszenie reaktywności naczyń.
Należy jasno powiedzieć: teleangiektazje usunięte skutecznie nie „otwierają się” ponownie, natomiast możliwe jest powstawanie nowych zmian, jeśli czynniki sprawcze nie zostaną wyeliminowane.