Zakażenie układu moczowego
wróć do strony głównej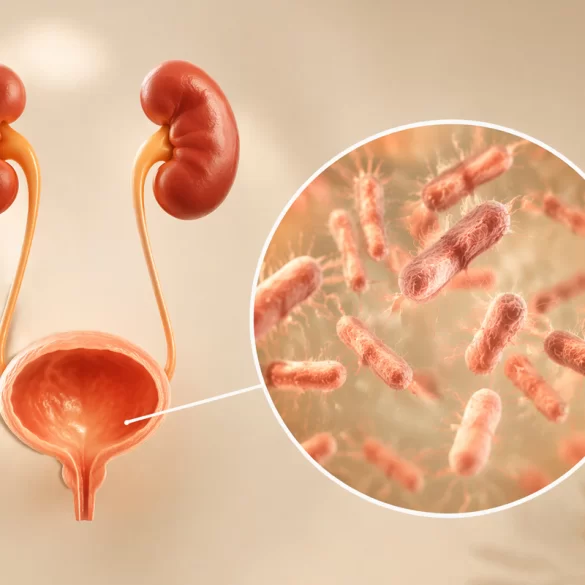
Zakażenie układu moczowego (ZUM) to jedna z najczęstszych infekcji bakteryjnych u ludzi, obejmująca struktury układu moczowego – od cewki moczowej, przez pęcherz, aż po moczowody i nerki. W zależności od lokalizacji wyróżnia się zakażenia dolnych dróg moczowych (np. zapalenie pęcherza) oraz górnych dróg moczowych (np. odmiedniczkowe zapalenie nerek). Schorzenie to dotyczy szczególnie kobiet, co wynika z uwarunkowań anatomicznych, jednak może występować także u mężczyzn i dzieci. Zakażenia mogą mieć charakter ostry lub przewlekły, a ich przebieg waha się od łagodnych do potencjalnie poważnych stanów wymagających pilnej interwencji medycznej.
Zakażenie układu moczowego – przyczyny
Najczęstszą przyczyną zakażeń układu moczowego są bakterie jelitowe, przede wszystkim Escherichia coli, które przedostają się do układu moczowego drogą wstępującą przez cewkę moczową. Znacznie rzadziej zakażenie szerzy się drogą krwiopochodną lub limfatyczną.
Do najważniejszych czynników predysponujących należą:
- uwarunkowania anatomiczne – krótka cewka moczowa u kobiet sprzyja łatwiejszemu wnikaniu drobnoustrojów,
- zaburzenia odpływu moczu – np. kamica układu moczowego, przerost prostaty, zwężenia dróg moczowych,
- zaleganie moczu w pęcherzu – często związane z dysfunkcją mięśnia wypieracza lub zaburzeniami neurologicznymi,
- aktywność seksualna – zwiększa ryzyko przeniesienia bakterii do cewki moczowej,
- zmiany hormonalne – szczególnie w okresie menopauzy (spadek estrogenów wpływa na mikrobiotę pochwy),
- ciąża – sprzyja zastojowi moczu i poszerzeniu dróg moczowych,
- cewnikowanie pęcherza – zwiększa ryzyko zakażeń szpitalnych,
- obniżona odporność – np. w przebiegu cukrzycy lub chorób przewlekłych.
Istotną rolę odgrywa również zaburzenie równowagi mikrobiologicznej w obrębie okolic intymnych. Fizjologiczna flora bakteryjna stanowi naturalną barierę ochronną, a jej zaburzenie może ułatwiać kolonizację patogenów.
Zakażenie układu moczowego – objawy
Obraz kliniczny zakażenia układu moczowego zależy od lokalizacji procesu zapalnego oraz jego nasilenia. W przypadku zakażeń dolnych dróg moczowych dominują objawy ze strony pęcherza i cewki moczowej, natomiast zajęcie nerek wiąże się z objawami ogólnoustrojowymi.
Najczęstsze objawy ZUM obejmują:
- częstomocz – zwiększona częstość oddawania moczu,
- parcie naglące – trudne do powstrzymania uczucie potrzeby mikcji,
- dysuria – ból i pieczenie podczas oddawania moczu,
- ból w podbrzuszu,
- uczucie niepełnego opróżnienia pęcherza,
- zmiana wyglądu moczu – mętność, nieprzyjemny zapach, obecność krwi (krwiomocz).
W przypadku zakażeń górnych dróg moczowych mogą pojawić się dodatkowo:
- gorączka i dreszcze,
- ból w okolicy lędźwiowej (ból nerek),
- nudności i wymioty,
- ogólne osłabienie organizmu.
U osób starszych objawy mogą być nietypowe i obejmować zaburzenia świadomości, pogorszenie funkcjonowania poznawczego czy nagłe pogorszenie stanu ogólnego. Z kolei u dzieci zakażenia często przebiegają skąpoobjawowo lub manifestują się niespecyficznie.
Zakażenie układu moczowego – leczenie
Leczenie zakażeń układu moczowego zależy od ciężkości infekcji, jej lokalizacji oraz czynników ryzyka powikłań. Podstawą terapii jest leczenie przeciwbakteryjne, jednak jego dobór powinien być oparty na obrazie klinicznym oraz – w miarę możliwości – wyniku badania bakteriologicznego moczu (posiewu).
Podstawowe metody leczenia:
- antybiotykoterapia – najczęściej stosowana forma leczenia, dobierana empirycznie lub celowana,
- leki przeciwbólowe i rozkurczowe – łagodzą objawy towarzyszące,
- zwiększenie podaży płynów – wspomaga mechaniczne wypłukiwanie bakterii z dróg moczowych,
- preparaty wspomagające – np. D-mannoza, ekstrakty z żurawiny (o działaniu antyadhezyjnym wobec bakterii).
W przypadku powikłanych zakażeń (np. u kobiet w ciąży, pacjentów z cukrzycą lub wadami anatomicznymi) konieczne może być leczenie szpitalne oraz podawanie antybiotyków drogą dożylną.
Coraz większe znaczenie przypisuje się również terapii wspomagającej:
- fizjoterapia uroginekologiczna – poprawa funkcji pęcherza i mięśni dna miednicy,
- leczenie zaburzeń statyki narządów miednicy – jeśli przyczyną jest obniżenie narządów,
- terapia zaburzeń mikcji – trening pęcherza.
W przewlekłych lub nawracających zakażeniach kluczowe znaczenie ma identyfikacja przyczyny i jej eliminacja, a nie jedynie leczenie objawowe.
Zakażenie układu moczowego – jak zapobiegać
Profilaktyka zakażeń układu moczowego opiera się na eliminacji czynników ryzyka oraz wspieraniu naturalnych mechanizmów obronnych organizmu. Działania prewencyjne mają szczególne znaczenie u osób z tendencją do nawrotów infekcji.
Najważniejsze zasady profilaktyki:
- odpowiednie nawodnienie organizmu – regularne przyjmowanie płynów sprzyja wypłukiwaniu bakterii,
- regularne opróżnianie pęcherza – unikanie długotrwałego zalegania moczu,
- prawidłowa higiena intymna – z zachowaniem fizjologicznej równowagi mikrobiologicznej,
- oddawanie moczu po stosunku seksualnym – zmniejsza ryzyko kolonizacji bakterii,
- stosowanie odpowiedniej bielizny – przewiewnej, z naturalnych materiałów,
- unikanie drażniących środków higienicznych,
- wsparcie mikrobioty pochwy – np. poprzez stosowanie probiotyków dopochwowych.
W przypadku kobiet po menopauzie korzystne może być miejscowe stosowanie estrogenów, które poprawiają stan nabłonka pochwy i zwiększają jego odporność na zakażenia.
Znaczenie profilaktyki specjalistycznej
U pacjentów z nawracającymi zakażeniami układu moczowego coraz częściej wdraża się działania ukierunkowane na przyczynę problemu, takie jak:
- terapia zaburzeń funkcjonalnych pęcherza,
- leczenie obniżenia narządów miednicy,
- wsparcie regeneracji tkanek okolic intymnych (np. poprzez technologie stymulujące przebudowę błony śluzowej),
- indywidualnie dobrana fizjoterapia uroginekologiczna.
Takie podejście pozwala ograniczyć liczbę nawrotów oraz zmniejszyć konieczność stosowania antybiotyków, co ma istotne znaczenie w kontekście narastającej antybiotykooporności.