Żylaki pod kolanami
wróć do strony głównej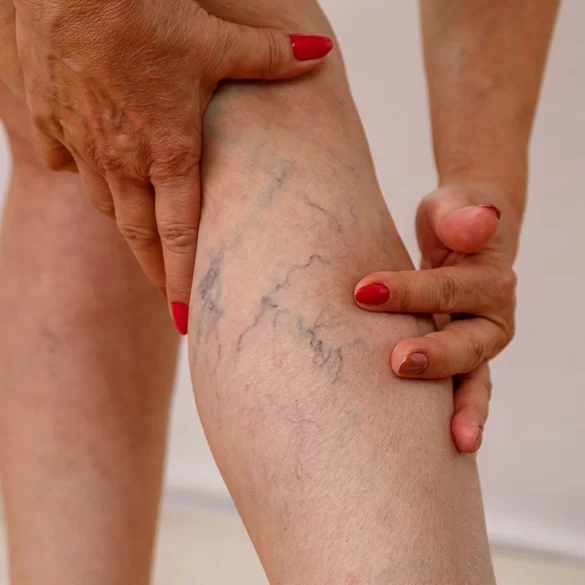
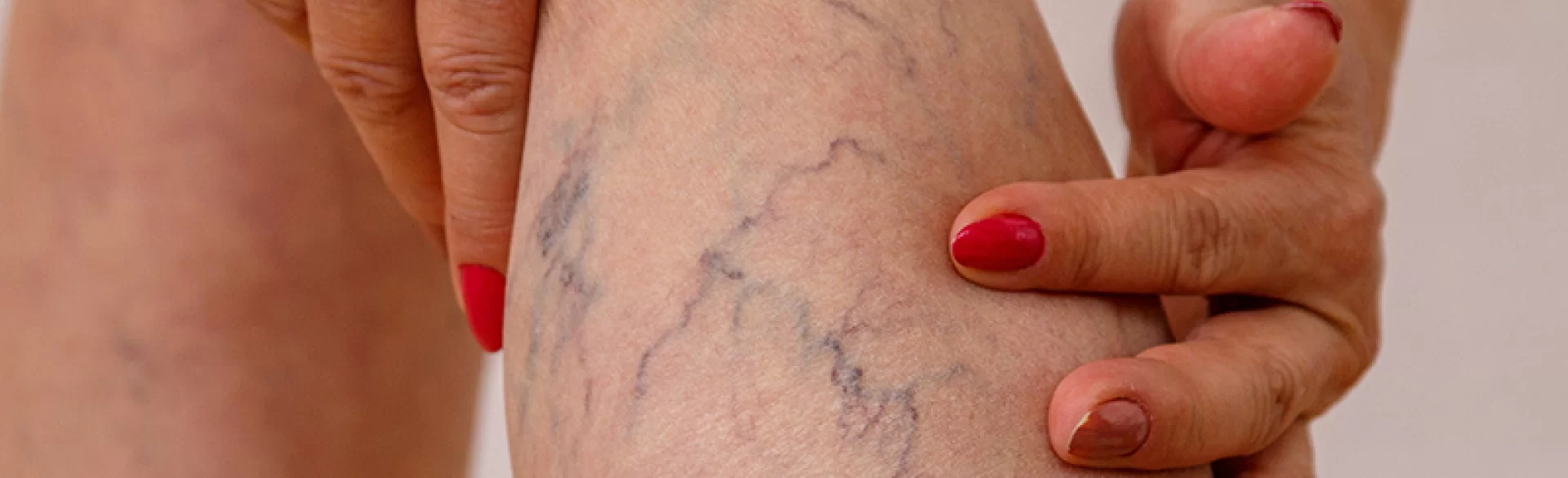
Żylaki pod kolanami to patologicznie poszerzone, wydłużone i kręte żyły powierzchowne zlokalizowane w okolicy dołu podkolanowego oraz na tylnej powierzchni kolana. Stanowią jedną z postaci przewlekłej choroby żylnej (chronic venous disease – CVD), wynikającej z zaburzeń odpływu krwi żylnej z kończyn dolnych. W tej lokalizacji często dotyczą gałęzi żyły odstrzałkowej lub żyły odpiszczelowej oraz ich licznych dopływów. Ze względu na specyficzną anatomię dołu podkolanowego oraz obecność licznych połączeń żylnych zmiany te mogą powodować zarówno dolegliwości estetyczne, jak i objawy kliniczne, takie jak uczucie ciężkości nóg, napięcie skóry czy ból nasilający się podczas długotrwałego stania lub siedzenia. Nieleczone żylaki mogą z czasem prowadzić do postępu niewydolności żylnej.
Żylaki pod kolanami – przyczyny
Żylaki pod kolanami rozwijają się w wyniku zaburzeń odpływu krwi żylnej z kończyn dolnych, najczęściej na skutek niewydolności zastawek żylnych. Zastawki są strukturami anatomicznymi znajdującymi się wewnątrz żył, których zadaniem jest zapobieganie cofaniu się krwi pod wpływem siły grawitacji. Gdy dochodzi do ich uszkodzenia lub osłabienia, krew zaczyna się cofać (zjawisko określane jako refluks żylny), co prowadzi do stopniowego poszerzania i wydłużania ściany naczynia.
Okolica podkolanowa jest szczególnie predysponowana do powstawania żylaków, ponieważ przebiegają tam ważne elementy układu żylnego kończyny dolnej, w tym ujście żyły odstrzałkowej do żyły podkolanowej. W przypadku niewydolności tego połączenia może dochodzić do powstawania żylaków na tylnej powierzchni kolana oraz w górnej części łydki.
Do najważniejszych czynników sprzyjających powstawaniu żylaków należą:
- predyspozycje genetyczne – dziedziczona słabsza struktura ściany żylnej,
- długotrwałe stanie lub siedzenie, zwłaszcza w pracy wymagającej statycznej pozycji,
- ciąża, która powoduje wzrost ciśnienia w żyłach kończyn dolnych,
- nadwaga i otyłość, zwiększające obciążenie układu żylnego,
- mała aktywność fizyczna, prowadząca do osłabienia pompy mięśniowej łydki,
- zmiany hormonalne, szczególnie związane z estrogenami i progesteronem,
- proces starzenia się, który powoduje utratę elastyczności ścian żylnych.
W wielu przypadkach żylaki pod kolanami są elementem szerszego obrazu przewlekłej choroby żylnej, dlatego ich pojawienie się powinno skłaniać do oceny całego układu żylnego kończyn dolnych.
Żylaki pod kolanami – objawy
Żylaki w okolicy podkolanowej mogą przez długi czas nie powodować istotnych dolegliwości i być postrzegane głównie jako problem estetyczny. W miarę postępu choroby pojawiają się jednak objawy wynikające z narastającego zastoju krwi żylnej oraz wzrostu ciśnienia w naczyniach powierzchownych.
Najczęściej obserwowane objawy obejmują:
Objawy miejscowe:
- widoczne, poszerzone i kręte żyły pod kolanem,
- niebieskofioletowe zabarwienie naczyń,
- uczucie napięcia lub rozpierania w dole podkolanowym,
- tkliwość lub ból przy ucisku,
- niewielki obrzęk w okolicy kolana lub górnej części łydki.
Objawy ogólne przewlekłej niewydolności żylnej:
- uczucie ciężkości nóg nasilające się pod koniec dnia,
- pieczenie lub pulsowanie w przebiegu żył,
- nocne skurcze mięśni łydek,
- świąd skóry w okolicy żylaków,
- łatwe męczenie się nóg podczas długotrwałego stania.
Charakterystyczną cechą objawów żylnych jest ich nasilanie się w pozycji stojącej oraz zmniejszanie po uniesieniu kończyn dolnych. Wynika to z poprawy odpływu krwi żylnej i zmniejszenia ciśnienia w naczyniach.
W diagnostyce różnicowej należy uwzględnić również inne zmiany mogące powodować uwypuklenie w okolicy podkolanowej, takie jak torbiel Bakera, malformacje naczyniowe czy powiększone węzły chłonne.
Żylaki pod kolanami – co robić
Pojawienie się żylaków pod kolanami wymaga przede wszystkim właściwej diagnostyki oraz oceny stopnia niewydolności układu żylnego. Zmiany w tej okolicy często są pierwszym objawem zaburzeń hemodynamicznych w układzie żylnym kończyn dolnych, dlatego nie powinny być traktowane wyłącznie jako problem estetyczny.
Podstawowym badaniem diagnostycznym jest USG Doppler żył kończyn dolnych, które pozwala ocenić kierunek przepływu krwi, wydolność zastawek żylnych oraz obecność tzw. refluksu żylnego (czyli cofania się krwi w żyłach). Badanie to umożliwia określenie, czy żylaki są zmianą izolowaną, czy też wynikają z niewydolności większych pni żylnych.
W początkowym stadium choroby zaleca się postępowanie zachowawcze, które obejmuje:
- kompresjoterapię (stosowanie wyrobów uciskowych, np. pończoch lub podkolanówek uciskowych),
- regularną aktywność fizyczną, szczególnie marsz, pływanie lub jazdę na rowerze, które wspierają tzw. pompę mięśniową łydki,
- unikanie długotrwałego stania i siedzenia, zwłaszcza z nogami opuszczonymi,
- utrzymywanie prawidłowej masy ciała, ponieważ nadwaga zwiększa ciśnienie w układzie żylnym,
- unoszenie kończyn dolnych podczas odpoczynku, co ułatwia odpływ krwi żylnej.
W przypadku nasilenia objawów pomocne mogą być również preparaty flebotropowe (np. diosmina, hesperydyna, trokserutyna), które poprawiają napięcie ściany żylnej i zmniejszają obrzęki.
Należy podkreślić, że działania zachowawcze nie usuwają istniejących żylaków, lecz spowalniają postęp choroby i ograniczają dolegliwości. W przypadku utrwalonych zmian najskuteczniejsze są metody zabiegowe, które zamykają lub usuwają niewydolne żyły.
Żylaki pod kolanami – czy są groźne
Żylaki pod kolanami w wielu przypadkach początkowo stanowią głównie problem estetyczny, jednak w sensie medycznym są objawem przewlekłej choroby żylnej (chronic venous disease – CVD). Oznacza to, że mogą świadczyć o zaburzeniach hemodynamicznych w układzie żylnym kończyn dolnych, związanych z niewydolnością zastawek żylnych i utrudnionym odpływem krwi. Nieleczone zmiany mogą stopniowo postępować i prowadzić do rozwoju bardziej zaawansowanych stadiów choroby.
W pierwszym etapie choroby żylnej żylaki powodują głównie dolegliwości takie jak uczucie ciężkości nóg, napięcie w okolicy podkolanowej czy okresowy obrzęk kończyn dolnych. Z czasem, na skutek utrzymującego się wzrostu ciśnienia w układzie żylnym, mogą pojawić się kolejne objawy wynikające z przewlekłego zastoju krwi.
Do potencjalnych powikłań nieleczonych żylaków należą:
- zapalenie żył powierzchownych – stan zapalny ściany żylnej, któremu może towarzyszyć ból, zaczerwienienie oraz twardnienie naczynia,
- zakrzepica żył powierzchownych, polegająca na powstaniu skrzepliny w świetle żyły,
- przewlekłe obrzęki kończyn dolnych, wynikające z zaburzeń mikrokrążenia,
- przebarwienia skóry spowodowane odkładaniem się produktów rozpadu hemoglobiny,
- lipodermatoskleroza, czyli włóknienie skóry i tkanki podskórnej związane z przewlekłym stanem zapalnym,
- w zaawansowanych przypadkach owrzodzenia żylne podudzi.
Warto jednak podkreślić, że nie każdy żylak prowadzi do poważnych powikłań. Wiele zależy od stopnia niewydolności układu żylnego, średnicy zmienionych naczyń oraz obecności refluksu w większych pniach żylnych. Z tego względu każda widoczna zmiana żylna, zwłaszcza gdy towarzyszą jej dolegliwości bólowe lub obrzęk, powinna zostać oceniona w badaniu USG Doppler żył kończyn dolnych.
Wczesne rozpoznanie choroby pozwala na wdrożenie odpowiedniego postępowania – od leczenia zachowawczego po zabiegi małoinwazyjne – co znacząco zmniejsza ryzyko progresji choroby oraz wystąpienia powikłań.
Żylaki pod kolanami – diagnostyka
Rozpoznanie żylaków pod kolanami opiera się na badaniu klinicznym oraz ocenie funkcjonowania układu żylnego za pomocą badań obrazowych. Kluczowym elementem diagnostyki jest ustalenie, czy zmiany są izolowane, czy stanowią część bardziej rozległej niewydolności żylnej.
Podstawowym badaniem jest ultrasonografia dopplerowska (USG Doppler) żył kończyn dolnych, która pozwala na:
- ocenę kierunku przepływu krwi w żyłach,
- wykrycie refluksu żylnego,
- ocenę drożności żył głębokich,
- identyfikację niewydolnych zastawek żylnych,
- określenie źródła powstawania żylaków.
Badanie wykonywane jest zazwyczaj w pozycji stojącej, ponieważ w tej pozycji łatwiej uwidocznić zaburzenia przepływu krwi i niewydolność zastawek.
W diagnostyce przewlekłej choroby żylnej stosuje się również klasyfikację CEAP, która uwzględnia:
- C (clinical) – objawy kliniczne,
- E (etiological) – przyczynę choroby,
- A (anatomical) – lokalizację zmian w układzie żylnym,
- P (pathophysiological) – mechanizm zaburzeń przepływu krwi.
Klasyfikacja ta pozwala na standaryzację opisu choroby i ułatwia dobór odpowiedniej metody leczenia.
W niektórych przypadkach konieczne jest także różnicowanie żylaków z innymi schorzeniami powodującymi dolegliwości w okolicy kolana, w tym z:
- torbielą Bakera,
- zakrzepicą żył głębokich,
- malformacjami żylnymi,
- zmianami pourazowymi tkanek miękkich.
Wczesna diagnostyka ma kluczowe znaczenie, ponieważ umożliwia wdrożenie leczenia zapobiegającego progresji choroby i rozwojowi powikłań przewlekłej niewydolności żylnej.
Żylaki pod kolanami – jak leczyć
Leczenie żylaków pod kolanami zależy od stopnia zaawansowania choroby, średnicy zmienionych żył oraz obecności refluksu w większych pniach żylnych. Współczesna flebologia preferuje małoinwazyjne techniki zamykania niewydolnych naczyń, które zastąpiły w dużej mierze klasyczne operacje chirurgiczne.
Najczęściej stosowane metody obejmują:
1. Skleroterapię
Skleroterapia polega na podaniu do światła zmienionej żyły specjalnego preparatu obliterującego, który powoduje uszkodzenie śródbłonka i zamknięcie naczynia. W rezultacie krew zostaje przekierowana do prawidłowo funkcjonujących żył.
Metoda ta jest szczególnie skuteczna w przypadku:
- drobnych i średnich żylaków,
- poszerzonych żył siateczkowatych,
- pozostałości żylaków po wcześniejszym leczeniu chirurgicznym.
Odmianą tej techniki jest skleroterapia piankowa, w której lek podawany jest w postaci mikropianki, co zwiększa skuteczność zamykania większych naczyń.
2. Laserowe zamykanie naczyń
W leczeniu niewydolnych żył coraz częściej wykorzystuje się laseroterapię wewnątrznaczyniową, która polega na wprowadzeniu do żyły cienkiego światłowodu emitującego energię laserową. Energia ta powoduje obkurczenie i zamknięcie ściany naczynia.
Technika ta charakteryzuje się:
- wysoką skutecznością terapeutyczną,
- krótkim czasem rekonwalescencji,
- minimalnym ryzykiem powikłań.
W praktyce klinicznej stosuje się również laseroterapię przezskórną, która umożliwia zamykanie mniejszych żylaków i poszerzonych naczyń bez konieczności wprowadzania światłowodu do żyły.
3. Zabiegi chirurgiczne
W bardziej zaawansowanych przypadkach, zwłaszcza gdy obecna jest niewydolność dużych pni żylnych, konieczne może być leczenie chirurgiczne, takie jak:
- miniflebektomia – usunięcie żylaków przez drobne nacięcia skóry,
- stripping żyły odpiszczelowej lub odstrzałkowej – klasyczna metoda chirurgiczna polegająca na usunięciu niewydolnego pnia żylnego.
Obecnie zabiegi te wykonuje się znacznie rzadziej niż w przeszłości, ponieważ coraz częściej zastępowane są technikami małoinwazyjnymi.
W praktyce klinicznej często stosuje się leczenie skojarzone, które polega na zamknięciu głównego źródła refluksu (np. niewydolnego pnia żylnego), a następnie usunięciu pozostałych żylaków przy użyciu skleroterapii lub laseroterapii.
W medycynie estetycznej i flebologii stosuje się również technologie wspomagające leczenie zmian naczyniowych, takie jak laser neodymowo-yagowy (Nd:YAG), który umożliwia zamykanie powierzchownych naczyń żylnych poprzez selektywną fototermolizę hemoglobiny. Energia światła powoduje podgrzanie krwi w naczyniu i jego stopniowe zamknięcie.
W Ambasadzie Urody w terapii zmian naczyniowych stosowane są między innymi:
- laserowe zamykanie naczynek,
- skleroterapia,
- zabiegi laserem Nd:YAG,
które pozwalają na redukcję widocznych żylaków oraz poprawę mikrokrążenia skóry.
Skuteczność leczenia zależy jednak nie tylko od zastosowanej metody, ale również od prawidłowej diagnostyki układu żylnego, indywidualnego doboru terapii oraz stosowania zaleceń profilaktycznych po zabiegu.