Kurzajki na twarzy
wróć do strony głównej
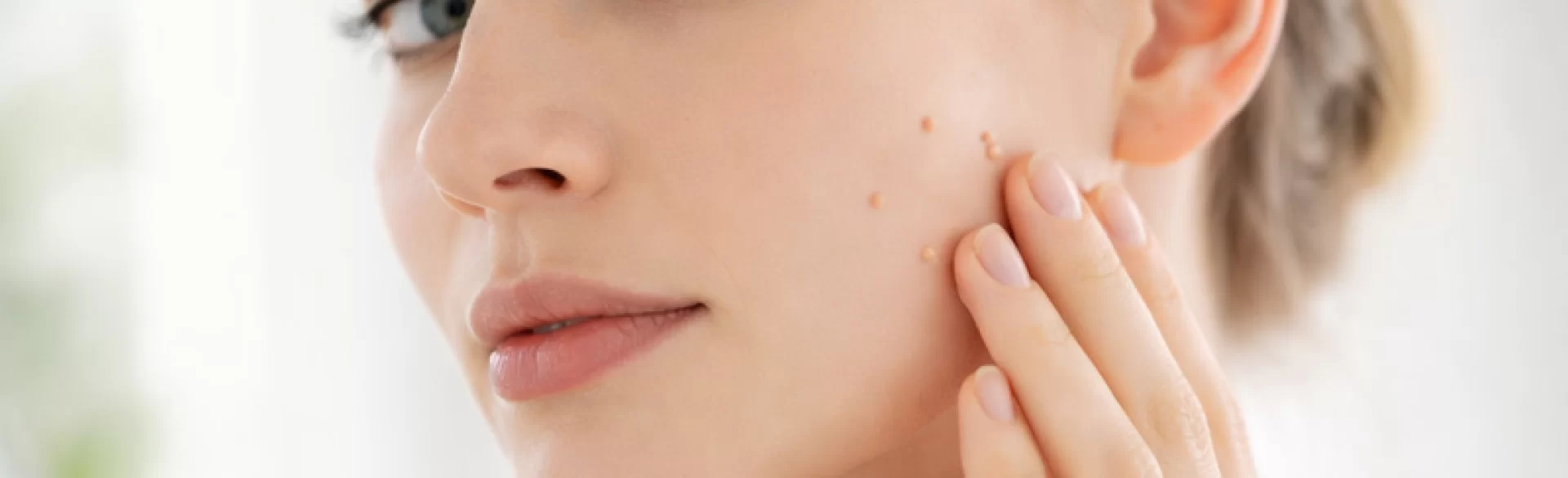
Kurzajki na twarzy to łagodne zmiany skórne wywołane zakażeniem wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Należą do grupy brodawek wirusowych i powstają w wyniku nadmiernego namnażania keratynocytów, czyli komórek naskórka, pod wpływem infekcji wirusowej. Lokalizacja na twarzy – szczególnie w okolicy powiek, policzków, brody czy linii żuchwy – stanowi istotny problem estetyczny oraz psychologiczny, a jednocześnie wymaga dużej ostrożności terapeutycznej ze względu na cienką skórę i ryzyko powstawania blizn. Kurzajki mogą występować pojedynczo lub w skupiskach, a ich leczenie powinno być poprzedzone właściwą diagnostyką dermatologiczną w celu różnicowania z innymi zmianami, w tym z rogowaceniem łojotokowym czy zmianami nowotworowymi.
Kurzajki na twarzy - jak wyglądają
Obraz kliniczny kurzajek na twarzy zależy od typu wirusa HPV oraz reakcji immunologicznej organizmu. W obrębie twarzy najczęściej obserwuje się:
- Brodawki płaskie (verrucae planae) – drobne, gładkie, lekko wyniosłe ponad powierzchnię skóry grudki:
- barwy cielistej, żółtawej lub jasnobrązowej,
- o średnicy 1–5 mm,
- często występujące w licznych skupiskach,
- zlokalizowane na czole, policzkach i grzbiecie nosa.
- Brodawki zwykłe (verrucae vulgares) – rzadziej na twarzy, częściej przy linii owłosienia:
- o szorstkiej, hiperkeratotycznej (zrogowaciałej) powierzchni,
- z widocznymi punktowymi naczyniami (zakrzepłe naczynka).
Cechy charakterystyczne:
- brak dolegliwości bólowych (chyba że zmiana jest drażniona mechanicznie),
- powolny wzrost,
- możliwość szerzenia się przez autoinokulację (rozsiewanie podczas golenia, depilacji, drapania).
W diagnostyce różnicowej należy uwzględnić:
- rogowacenie łojotokowe,
- mięczaka zakaźnego,
- włókniaki miękkie,
- wczesne postaci raka podstawnokomórkowego (w przypadkach atypowych).
Badanie dermatoskopowe pozwala na ocenę typowego obrazu naczyniowego i potwierdzenie charakteru zmiany.
Kurzajki na twarzy - przyczyny
Bezpośrednią przyczyną powstawania kurzajek jest zakażenie wirusem HPV, najczęściej typami 2, 3, 10 oraz 27. Do transmisji dochodzi poprzez bezpośredni kontakt skóra–skóra lub pośrednio – przez skażone przedmioty.
Czynniki sprzyjające rozwojowi kurzajek na twarzy:
- Mikrouszkodzenia naskórka:
- golenie,
- depilacja,
- zabiegi kosmetyczne wykonywane bez zachowania zasad aseptyki.
- Obniżona odporność ogólnoustrojowa:
- przewlekły stres,
- choroby autoimmunologiczne,
- leczenie immunosupresyjne.
- Atopowe zapalenie skóry – zaburzona bariera naskórkowa.
- Częsty kontakt z wilgotnym środowiskiem (np. basen).
Wirus HPV infekuje warstwę podstawną naskórka, integrując swoje DNA z komórkami gospodarza. Dochodzi do zaburzenia cyklu komórkowego, przyspieszonej proliferacji (namnażania) keratynocytów i powstania widocznej brodawki.
Warto podkreślić, że:
- okres inkubacji może trwać od kilku tygodni do kilku miesięcy,
- u części pacjentów zmiany mogą ustąpić samoistnie (szczególnie u dzieci),
- u dorosłych częściej obserwuje się przewlekły przebieg i nawroty.
Kurzajki na twarzy - leczenie
Leczenie kurzajek na twarzy powinno być prowadzone z uwzględnieniem:
- lokalizacji zmiany,
- typu brodawki,
- wieku pacjenta,
- ryzyka powstania blizny lub przebarwienia.
W terapii stosuje się:
Leczenie miejscowe (farmakologiczne)
- preparaty keratolityczne (kwas salicylowy, mlekowy) – rzadziej stosowane na twarzy ze względu na ryzyko podrażnień,
- retinoidy miejscowe – szczególnie w leczeniu brodawek płaskich,
- imikwimod – lek immunomodulujący stymulujący odpowiedź przeciwwirusową.
Metody destrukcyjne
- krioterapia (zamrażanie ciekłym azotem),
- elektrokoagulacja,
- laseroterapia,
- plazma medyczna.
Skuteczność terapii zależy od:
- precyzji zabiegu,
- pełnej eliminacji zmiany,
- wzmocnienia odporności miejscowej.
Nie zaleca się:
- samodzielnego usuwania zmian,
- wyciskania,
- stosowania agresywnych preparatów chemicznych bez konsultacji lekarskiej.
Powikłania nieprawidłowego leczenia mogą obejmować:
- blizny,
- przebarwienia pozapalne,
- rozsiew wirusa w obrębie twarzy.
Zabiegi na kurzajki na twarzy
W przypadku zmian zlokalizowanych na twarzy szczególnie istotna jest precyzja oraz minimalizacja uszkodzenia tkanek otaczających.
Do najczęściej stosowanych procedur należą:
- Laserowe usuwanie zmian skórnych
- precyzyjna waporyzacja (odparowanie) zmienionej tkanki,
- kontrolowana głębokość działania,
- minimalne ryzyko blizn przy prawidłowej kwalifikacji.
- Elektrokoagulacja
- koagulacja (ścięcie białek) pod wpływem wysokiej temperatury,
- skuteczna w przypadku pojedynczych zmian.
- Krioterapia
- kontrolowane zamrażanie zmiany ciekłym azotem,
- indukcja martwicy komórek zakażonych HPV.
- Plazma medyczna (np. Plexr Plus)
- technologia wykorzystująca zjawisko sublimacji (przejście ze stanu stałego w gazowy),
- brak bezpośredniego kontaktu z tkanką,
- wysoka precyzja działania w okolicach cienkiej skóry (np. powieki).
Wybór metody powinien być poprzedzony konsultacją dermatologiczną oraz – w razie wątpliwości – badaniem dermatoskopowym.
Po zabiegu zaleca się:
- unikanie ekspozycji na promieniowanie UV,
- stosowanie preparatów regenerujących,
- ścisłe przestrzeganie zaleceń pozabiegowych.
W przypadku licznych zmian konieczne bywa leczenie etapowe.

