Łuszczyca dłoni
wróć do strony głównej
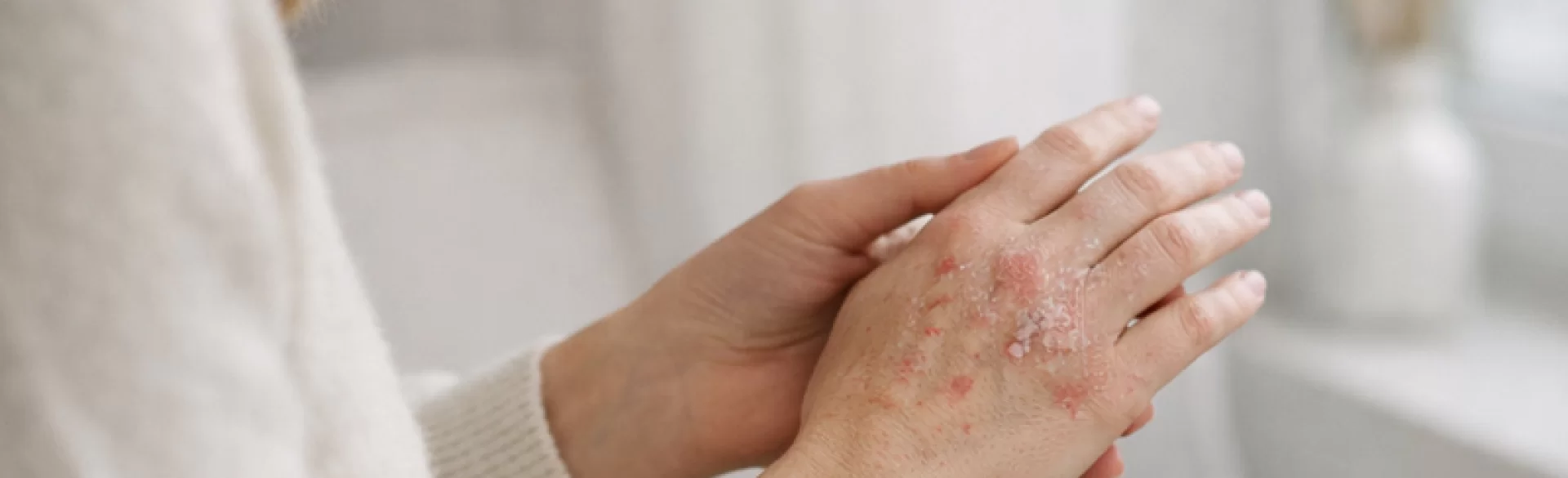
Łuszczyca dłoni jest przewlekłą, zapalną chorobą skóry o podłożu immunologicznym, obejmującą powierzchnię dłoniową rąk, często z zajęciem palców i wałów paznokciowych. Należy do spektrum łuszczycy zwykłej (psoriasis vulgaris), jednak ze względu na lokalizację stanowi istotny problem funkcjonalny i zawodowy. Zmiany skórne w tej okolicy są szczególnie uciążliwe – skóra dłoni jest grubsza, poddawana ciągłemu uciskowi i mikrourazom, co sprzyja zaostrzeniom. Choroba ma charakter nawrotowy, a jej przebieg jest indywidualnie zmienny. Patogeneza obejmuje zaburzenia odpowiedzi immunologicznej z nadmierną aktywacją limfocytów T oraz przyspieszoną proliferacją keratynocytów, prowadzącą do nadmiernego rogowacenia naskórka.
Łuszczyca dłoni - początki
Początkowe objawy łuszczycy dłoni bywają mylone z wypryskiem kontaktowym lub atopowym zapaleniem skóry. Wczesne stadium choroby może mieć charakter dyskretny, co opóźnia prawidłowe rozpoznanie.
Do najczęstszych wczesnych objawów należą:
- ograniczone ogniska rumieniowe (zaczerwienienie skóry) z wyraźnie odgraniczonymi brzegami,
- suchość i szorstkość naskórka,
- niewielkie ogniska nadmiernego rogowacenia,
- uczucie napięcia skóry,
- okresowy świąd lub pieczenie.
W obrębie dłoni zmiany mogą mieć postać:
- łuszczycy zwykłej (z blaszkami pokrytymi srebrzystą łuską),
- łuszczycy krostkowej dłoni (palmoplantar pustulosis) – z obecnością jałowych krost na podłożu rumieniowym,
- postaci hiperkeratotycznej – z masywnym, pękającym rogowaceniem.
Czynniki inicjujące lub nasilające zmiany to:
- mikrourazy (tzw. objaw Koebnera),
- przewlekłe drażnienie chemiczne (detergenty, środki dezynfekcyjne),
- stres psychiczny,
- infekcje bakteryjne lub wirusowe,
- palenie tytoniu (szczególnie w postaci krostkowej).
Wczesna interwencja dermatologiczna ma znaczenie dla ograniczenia rozwoju zmian przewlekłych i pęknięć naskórka, które w tej lokalizacji są częste i bolesne.
Łuszczyca dłoni - czy jest zaraźliwa
Łuszczyca dłoni nie jest chorobą zakaźną i nie przenosi się poprzez kontakt bezpośredni, dotyk ani wspólne użytkowanie przedmiotów. Jest to choroba autoimmunologiczna o silnym podłożu genetycznym i środowiskowym.
Kluczowe fakty:
- brak czynnika infekcyjnego jako przyczyny choroby,
- brak możliwości transmisji przez kontakt skórny,
- brak zagrożenia epidemiologicznego w środowisku pracy czy w rodzinie.
Patogeneza łuszczycy obejmuje:
- aktywację osi immunologicznej IL-23/Th17,
- zwiększoną produkcję cytokin prozapalnych (m.in. TNF-α, IL-17, IL-22),
- przyspieszenie cyklu proliferacyjnego keratynocytów (skrócenie z ok. 28 dni do 3–5 dni).
Ze względu na widoczne zmiany w obrębie dłoni pacjenci często doświadczają stygmatyzacji społecznej. Edukacja otoczenia oraz jasne komunikowanie niezakaźnego charakteru choroby mają istotne znaczenie psychologiczne.
Łuszczyca dłoni - objawy
Obraz kliniczny zależy od postaci choroby i stopnia zaawansowania. Charakterystyczne są:
Zmiany skórne:
- rumieniowe blaszki o wyraźnym odgraniczeniu,
- srebrzystobiałe łuski (choć na dłoniach mogą być mniej widoczne z powodu grubości naskórka),
- nasilone hiperkeratozy (zgrubienia rogowe),
- bolesne pęknięcia skóry,
- ogniska krostkowe (w postaci krostkowej).
Objawy subiektywne:
- świąd o zmiennym nasileniu,
- pieczenie,
- bolesność przy zginaniu palców,
- ograniczenie sprawności manualnej.
W niektórych przypadkach współistnieją:
- zmiany paznokciowe (naparstkowanie, onycholiza),
- łuszczyca w innych lokalizacjach (łokcie, kolana, owłosiona skóra głowy),
- objawy łuszczycowego zapalenia stawów.
Diagnostyka opiera się głównie na obrazie klinicznym. W przypadkach wątpliwych wykonuje się badanie histopatologiczne, które wykazuje m.in. akantozę, parakeratozę i naciek zapalny w skórze właściwej.
Łuszczyca dłoni - leczenie
Leczenie łuszczycy dłoni jest złożone i zależy od ciężkości oraz postaci klinicznej choroby. Ze względu na grubość skóry dłoni terapia miejscowa wymaga odpowiedniego doboru preparatów i ich właściwego stosowania.
Leczenie miejscowe
- glikokortykosteroidy o średniej i dużej sile działania,
- analogi witaminy D₃ (np. kalcypotriol),
- pochodne witaminy A (tazaroten),
- preparaty keratolityczne (mocznik, kwas salicylowy),
- emolienty odbudowujące barierę naskórkową.
Fototerapia
- UVB 311 nm – skuteczna w postaciach przewlekłych,
- PUVA – w wybranych przypadkach opornych.
Leczenie ogólne (w umiarkowanych i ciężkich postaciach)
- metotreksat,
- cyklosporyna,
- acytretyna,
- terapie biologiczne (inhibitory TNF-α, IL-17, IL-23).
W praktyce klinicznej istotne jest:
- unikanie czynników drażniących,
- ochrona skóry rękawicami (z zachowaniem wentylacji),
- systematyczne natłuszczanie skóry,
- redukcja stresu.
W terapii wspomagającej regenerację skóry dłoni można rozważyć zabiegi poprawiające jej kondycję i funkcję bariery naskórkowej, takie jak medyczne peelingi chemiczne dobrane indywidualnie, zabiegi regeneracyjne z wykorzystaniem osocza bogatopłytkowego czy terapie światłem LED, zawsze jako uzupełnienie leczenia dermatologicznego, a nie jego substytut.
Łuszczyca dłoni wymaga długofalowego, konsekwentnego postępowania. Celem terapii jest nie tylko redukcja zmian skórnych, lecz także poprawa komfortu życia i sprawności funkcjonalnej pacjenta.

