Znamię naskórkowe
wróć do strony głównej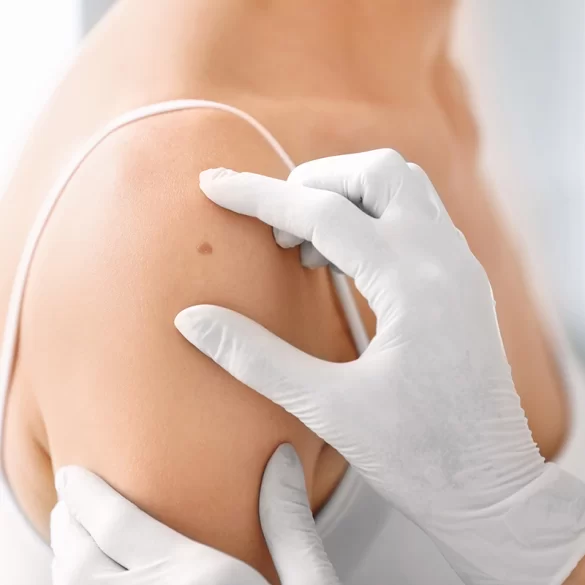
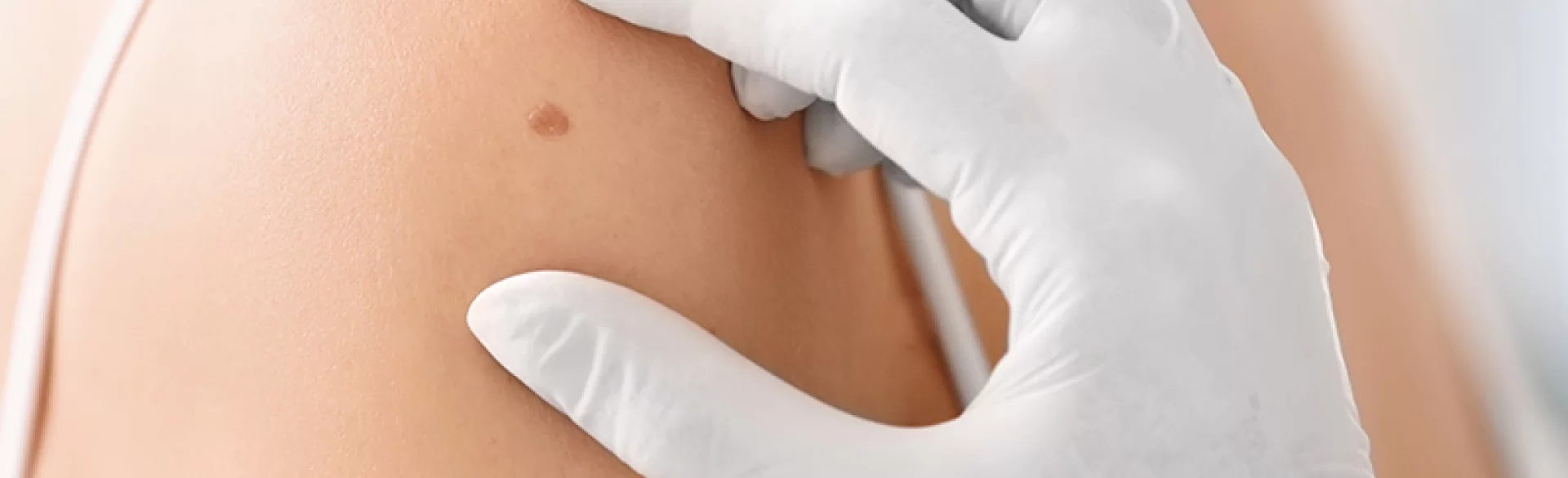
Znamię naskórkowe (łac. naevus epidermalis) to wrodzona, łagodna malformacja skóry zaliczana do grupy znamion epidermalnych, powstająca na skutek zaburzeń rozwoju komórek naskórka oraz jego przydatków w okresie życia płodowego. Zmiany te są zazwyczaj obecne od urodzenia lub pojawiają się we wczesnym dzieciństwie. Charakteryzują się różnorodnym wyglądem – od płaskich, lekko przebarwionych ognisk po brodawkowate, pogrubiałe zmiany o nieregularnej powierzchni. Znamię naskórkowe najczęściej lokalizuje się na skórze głowy, twarzy, szyi lub tułowia i może układać się wzdłuż tzw. linii Blaschki, czyli charakterystycznych linii migracji komórek skóry w trakcie rozwoju embrionalnego. Choć w większości przypadków zmiany te mają charakter łagodny, w niektórych sytuacjach wymagają obserwacji dermatologicznej lub leczenia ze względów medycznych bądź estetycznych.
Znamię naskórkowe – rodzaje
Znamię naskórkowe nie stanowi jednej, jednolitej jednostki chorobowej. Jest to grupa zmian skórnych różniących się budową histologiczną (mikroskopową), wyglądem klinicznym oraz pochodzeniem z określonych struktur naskórka i jego przydatków. W dermatologii wyróżnia się kilka podstawowych typów znamion naskórkowych.
Do najczęściej opisywanych należą:
- znamię brodawkowate (verrucous epidermal nevus) – najczęstsza postać znamienia naskórkowego; ma charakter wyniosłych, brodawkowatych, szorstkich zmian o barwie od cielistej do brunatnej. Zwykle pojawia się w dzieciństwie i stopniowo powiększa się wraz z rozwojem organizmu;
- znamię łojowe (naevus sebaceus) – zmiana związana z nieprawidłowym rozwojem gruczołów łojowych; najczęściej lokalizuje się na skórze głowy lub twarzy. W okresie dojrzewania może ulegać pogrubieniu i zmianie struktury;
- znamię potowe (syringocystadenoma papilliferum) – rzadziej spotykana odmiana, wywodząca się z gruczołów potowych;
- znamię mieszkowe – związane z nieprawidłowym rozwojem mieszków włosowych; może objawiać się jako skupiska grudek lub zrogowaceń wokół ujść mieszków;
- zespół znamienia naskórkowego (epidermal nevus syndrome) – rzadka postać, w której zmiany skórne współistnieją z zaburzeniami rozwojowymi innych narządów, np. układu kostnego, nerwowego lub oczu.
Zmiany te często układają się linijnie lub pasmowo, co wynika z ich powstawania wzdłuż wspomnianych linii Blaschki. W większości przypadków mają charakter stabilny i nie ulegają zezłośliwieniu, jednak niektóre odmiany – zwłaszcza znamię łojowe – mogą w rzadkich przypadkach stanowić podłoże dla rozwoju wtórnych nowotworów skóry.
Znamię naskórkowe – przyczyny i mechanizm powstawania
Znamię naskórkowe powstaje w wyniku zaburzeń rozwojowych skóry w okresie życia płodowego. U jego podłoża leżą somatyczne mutacje genetyczne, czyli zmiany w materiale genetycznym komórek skóry, które pojawiają się w trakcie rozwoju zarodkowego i nie są dziedziczone od rodziców. W wyniku takich mutacji dochodzi do powstania tzw. mozaicyzmu genetycznego, czyli sytuacji, w której część komórek organizmu posiada zmieniony materiał genetyczny, a pozostałe komórki pozostają prawidłowe.
W przypadku znamion naskórkowych mutacje dotyczą najczęściej genów związanych z regulacją wzrostu i różnicowania komórek naskórka. Do najczęściej opisywanych należą mutacje w genach:
- FGFR3 (fibroblast growth factor receptor 3)
- PIK3CA
- HRAS i KRAS
Zmiany te prowadzą do niekontrolowanego namnażania się keratynocytów, czyli podstawowych komórek budujących naskórek. W efekcie powstaje ognisko skóry o zmienionej strukturze i zwiększonej proliferacji komórek.
Charakterystyczną cechą znamion naskórkowych jest ich układ wzdłuż linii Blaschki. Są to niewidoczne w prawidłowej skórze linie odpowiadające drogom migracji komórek naskórka podczas rozwoju embrionalnego. Dlatego zmiany często przyjmują postać:
- pasmowatą,
- linijną,
- spiralną lub falistą.
W większości przypadków znamię naskórkowe jest obecne od urodzenia lub ujawnia się we wczesnym dzieciństwie. Zmiany mogą stopniowo powiększać się wraz z rozwojem organizmu, jednak zwykle rosną proporcjonalnie do wzrostu ciała.
Warto podkreślić, że znamiona naskórkowe nie są chorobą zakaźną ani zmianą nabytą – ich obecność wynika z zaburzeń rozwoju skóry, które powstają jeszcze przed narodzinami.
Znamię naskórkowe – jak wygląda i gdzie występuje
Obraz kliniczny znamienia naskórkowego może być bardzo zróżnicowany, co wynika z różnic w budowie histologicznej poszczególnych typów zmian. Najczęściej są to zmiany wyniosłe, zgrubiałe lub brodawkowate, o nierównej powierzchni i barwie od jasnobrązowej do ciemnobrązowej.
Typowe cechy kliniczne znamion naskórkowych obejmują:
- szorstką, brodawkowatą powierzchnię, przypominającą niekiedy brodawki wirusowe,
- linijny lub pasmowy układ zmian,
- nieregularny kształt,
- powolny wzrost wraz z rozwojem organizmu.
W niektórych przypadkach zmiany mogą mieć charakter:
- płaskich przebarwień,
- pogrubiałych blaszek skórnych,
- skupisk drobnych grudek.
Najczęstsze lokalizacje znamion naskórkowych to:
- skóra głowy,
- twarz,
- szyja,
- tułów,
- kończyny górne i dolne.
Zmiany mogą występować pojedynczo lub obejmować większe obszary skóry. W rzadkich przypadkach przyjmują postać rozległych pasm zajmujących znaczną część ciała.
U niektórych pacjentów znamię naskórkowe może być częścią tzw. zespołu znamienia naskórkowego (epidermal nevus syndrome). W takim przypadku oprócz zmian skórnych występują także inne zaburzenia rozwojowe, np.:
- nieprawidłowości układu kostnego,
- zaburzenia neurologiczne (np. padaczka),
- wady narządu wzroku.
Takie sytuacje należą jednak do rzadkości.
W większości przypadków znamię naskórkowe ma charakter łagodny i stabilny, jednak każda zmiana skórna o nieregularnym wyglądzie powinna być oceniona przez dermatologa. Szczególną uwagę należy zwrócić na sytuacje, gdy zmiana:
- zaczyna szybko rosnąć,
- zmienia kolor lub strukturę,
- ulega owrzodzeniu lub krwawieniu.
W takich przypadkach konieczna może być dokładniejsza diagnostyka dermatologiczna, a niekiedy również badanie histopatologiczne usuniętej zmiany.
Znamię naskórkowe – czy jest groźne
W zdecydowanej większości przypadków znamię naskórkowe jest zmianą łagodną (benigną) i nie stanowi zagrożenia dla zdrowia. Jest to wrodzona malformacja skóry wynikająca z lokalnych zaburzeń rozwoju naskórka, a nie nowotwór skóry. Zmiany te zwykle rosną bardzo powoli i pozostają stabilne przez wiele lat.
Ryzyko transformacji nowotworowej jest niewielkie, jednak w niektórych odmianach znamion naskórkowych – szczególnie w obrębie znamienia łojowego (naevus sebaceus) – w późniejszym wieku mogą rozwijać się wtórne guzy skóry. Najczęściej są to nowotwory łagodne, takie jak:
- gruczolak potowy (syringocystadenoma papilliferum),
- trichoblastoma,
- gruczolak łojowy.
Rzadziej w obrębie znamienia mogą rozwijać się nowotwory złośliwe skóry, np.:
- rak podstawnokomórkowy (basal cell carcinoma),
- wyjątkowo rzadko inne nowotwory skóry.
Z tego powodu zaleca się okresową kontrolę dermatologiczną zmian skórnych, zwłaszcza gdy znamię:
- zaczyna się wyraźnie powiększać,
- zmienia kolor lub strukturę,
- staje się bolesne lub swędzące,
- krwawi lub ulega owrzodzeniu.
W takich sytuacjach lekarz może zalecić dermatoskopię, czyli nieinwazyjne badanie pozwalające ocenić strukturę zmiany skórnej w dużym powiększeniu. W przypadku wątpliwości diagnostycznych wykonuje się usunięcie zmiany i badanie histopatologiczne, które pozwala jednoznacznie określić jej charakter.
Warto również podkreślić, że w wielu przypadkach znamię naskórkowe stanowi problem estetyczny lub funkcjonalny, zwłaszcza gdy jest zlokalizowane na twarzy, skórze głowy lub w miejscach narażonych na przewlekłe podrażnienia. W takich sytuacjach rozważa się leczenie dermatologiczne lub chirurgiczne, którego celem jest poprawa wyglądu skóry oraz zapobieganie przewlekłym stanom zapalnym.
Znamię naskórkowe – leczenie
W wielu przypadkach znamię naskórkowe nie wymaga leczenia, zwłaszcza gdy zmiana jest niewielka, stabilna i nie powoduje objawów klinicznych. Decyzja o terapii zależy przede wszystkim od lokalizacji zmiany, jej rozmiaru, objawów oraz względów estetycznych. Wskazaniem do leczenia może być również szybkie powiększanie się zmiany, podrażnienia mechaniczne lub podejrzenie transformacji nowotworowej.
Najczęściej stosowane metody leczenia obejmują:
1. Leczenie chirurgiczne
Wycięcie chirurgiczne jest metodą z wyboru w przypadku:
- dużych zmian,
- zmian podejrzanych onkologicznie,
- znamion powodujących przewlekłe podrażnienia.
Zaletą tej metody jest możliwość jednoczesnego wykonania badania histopatologicznego, które pozwala na dokładną ocenę charakteru zmiany.
2. Leczenie laserowe
W dermatologii estetycznej często stosuje się lasery ablacyjne (np. laser CO₂ lub laser erbowo-yagowy), które umożliwiają warstwowe usuwanie zmiany poprzez odparowanie zmienionej tkanki. Metoda ta pozwala na:
- poprawę wyglądu skóry,
- zmniejszenie wyniosłości zmiany,
- ograniczenie bliznowacenia w porównaniu z klasycznym wycięciem.
Należy jednak pamiętać, że leczenie laserowe nie zawsze usuwa zmianę w całości, dlatego w niektórych przypadkach możliwy jest jej częściowy nawrót.
3. Inne metody dermatologiczne
W wybranych sytuacjach stosuje się również:
- krioterapię (leczenie ciekłym azotem),
- elektrokoagulację,
- dermabrazję.
Metody te są zwykle wykorzystywane w przypadku mniejszych zmian powierzchownych.
W praktyce klinicznej leczenie znamion naskórkowych często ma charakter indywidualnie dobrany, uwzględniający zarówno aspekt medyczny, jak i estetyczny. W nowoczesnych klinikach dermatologii i medycyny estetycznej stosuje się różne techniki usuwania zmian skórnych, w tym laserowe usuwanie zmian skórnych, chirurgiczne wycinanie znamion czy procedury dermatologii zabiegowej poprawiające strukturę skóry.