Blizny po oparzeniu
wróć do strony głównej
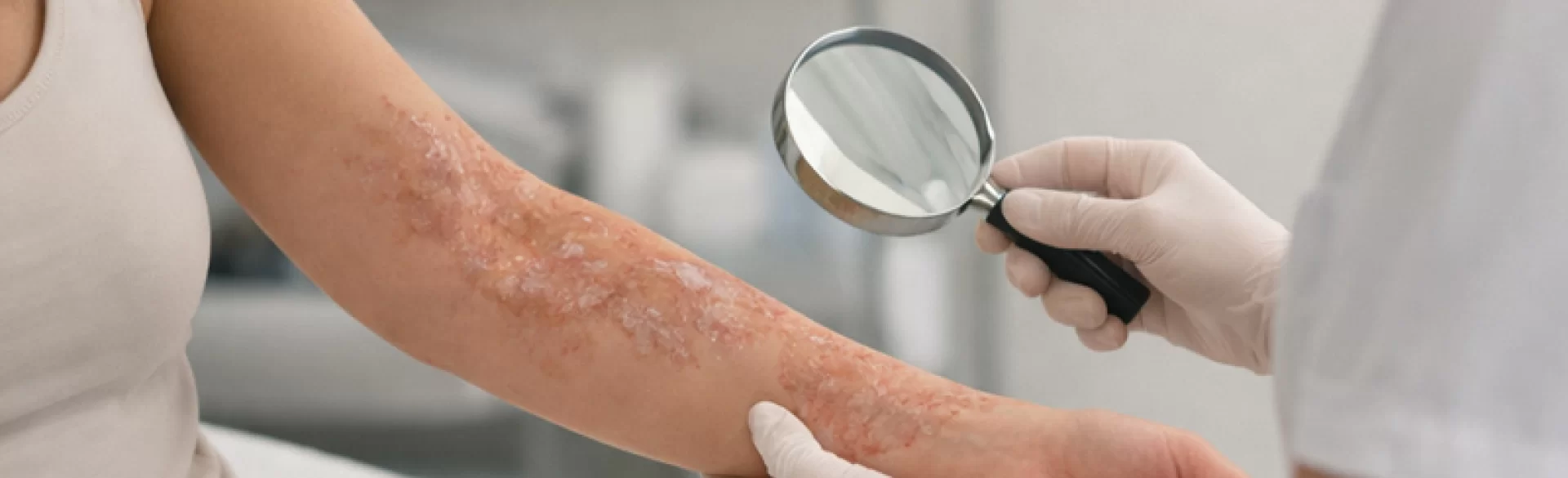
Blizny po oparzeniu stanowią trwałe następstwo uszkodzenia skóry i tkanek głębszych w wyniku działania wysokiej temperatury, substancji chemicznych, energii elektrycznej lub promieniowania. Ich powstawanie jest konsekwencją zaburzonego procesu gojenia rany, obejmującego fazę zapalną, proliferacyjną oraz przebudowy (remodelingu) macierzy pozakomórkowej. Oparzenia penetrujące skórę właściwą prowadzą do nieprawidłowej syntezy kolagenu typu I i III, nadmiernej aktywności fibroblastów oraz zaburzeń angiogenezy. W efekcie rozwijają się zmiany bliznowate o różnym nasileniu – od blizn normotroficznych po przerostowe i przykurczowe. Blizny po oparzeniu mają znaczenie nie tylko estetyczne, ale również funkcjonalne, ponieważ mogą ograniczać ruchomość, wywoływać przewlekły świąd, ból oraz prowadzić do deformacji anatomicznych.
Blizny po oparzeniu - jak wyglądają
Obraz kliniczny blizny po oparzeniu jest bezpośrednio związany z głębokością urazu oraz czasem gojenia. Oparzenia I° zwykle nie pozostawiają trwałych śladów, natomiast oparzenia II° głębokiego i III° prowadzą do powstania trwałej tkanki bliznowatej.
W pierwszych miesiącach po wygojeniu rana blizna:
- ma intensywnie czerwone lub purpurowe zabarwienie (wzmożona angiogeneza),
- jest twarda i wyniosła,
- wykazuje zwiększoną wrażliwość na dotyk,
- często towarzyszy jej świąd (wynik nadreaktywności zakończeń nerwowych).
W badaniu histologicznym obserwuje się:
- dezorganizację włókien kolagenowych,
- zwiększoną gęstość fibroblastów,
- przewagę kolagenu typu III w fazie wczesnej,
- zmniejszoną ilość elastyny.
W okresie dojrzewania (6–24 miesiące) dochodzi do częściowej reorganizacji kolagenu, spadku unaczynienia oraz redukcji objętości blizny. Proces ten jest jednak niepełny w przypadku blizn patologicznych.
Charakterystyczną cechą blizn pooparzeniowych jest brak przydatków skóry (mieszków włosowych, gruczołów łojowych i potowych), co prowadzi do:
- suchości,
- skłonności do mikropęknięć,
- obniżonej odporności na urazy mechaniczne.
Blizny po oparzeniu - rodzaje
Klasyfikacja blizn pooparzeniowych obejmuje kilka typów klinicznych:
1. Blizny normotroficzne
Powstają po oparzeniach powierzchownych. Są płaskie, elastyczne i nie powodują istotnych zaburzeń funkcjonalnych.
2. Blizny przerostowe (hipertroficzne)
Najczęstsza postać patologiczna. Charakteryzują się:
- wyniosłością ponad poziom skóry,
- ograniczeniem do granic pierwotnej rany,
- intensywnym rumieniem,
- świądem i tkliwością.
Czynniki ryzyka:
- gojenie >21 dni,
- infekcja,
- nadmierne napięcie skóry,
- młody wiek pacjenta.
3. Keloidy (bliznowce)
Zmiany przekraczające granice pierwotnego urazu. Występują rzadziej w przypadku oparzeń niż po zabiegach chirurgicznych, ale mogą rozwijać się u osób z predyspozycją genetyczną. Cechują się:
- niekontrolowaną proliferacją fibroblastów,
- nadmierną syntezą kolagenu typu III,
- skłonnością do nawrotów po leczeniu.
4. Blizny przykurczowe
Najbardziej problematyczne funkcjonalnie. Powstają w wyniku skracania się tkanki bliznowatej i włóknienia powięzi. Prowadzą do:
- ograniczenia zakresu ruchu,
- deformacji twarzy, szyi, dłoni,
- zaburzeń połykania lub mowy (w zależności od lokalizacji).
Blizny po oparzeniu - maści
Terapia miejscowa ma największe znaczenie w fazie wczesnej, gdy proces remodelingu jest jeszcze aktywny. Jej celem jest modulacja aktywności fibroblastów oraz regulacja syntezy kolagenu.
Preparaty o udokumentowanej skuteczności:
1. Silikony (żele, plastry silikonowe)
Mechanizm działania obejmuje:
- utrzymanie optymalnego nawodnienia,
- zmniejszenie napięcia w obrębie blizny,
- regulację czynników wzrostu (m.in. TGF-β).
Są uznawane za standard profilaktyki blizn przerostowych.
2. Kortykosteroidy miejscowe
Stosowane krótkoterminowo w bliznach aktywnych. Hamują proliferację fibroblastów i syntezę kolagenu.
3. Preparaty z heparyną i alantoiną
Wspierają remodelowanie i działają przeciwzapalnie, choć ich skuteczność jest umiarkowana.
4. Preparaty z wyciągiem z cebuli (Allium cepa)
Wykazują działanie antyproliferacyjne i przeciwzapalne.
Należy podkreślić, że w przypadku utrwalonych blizn dojrzałych skuteczność maści jest ograniczona. Terapia farmakologiczna powinna być elementem leczenia skojarzonego.
Blizny po oparzeniu - domowe sposoby
Metody domowe mogą pełnić wyłącznie funkcję wspomagającą i nie zastępują leczenia specjalistycznego.
Zalecane działania:
- regularny masaż blizny (poprawa elastyczności, redukcja zrostów),
- stosowanie emolientów,
- ochrona przeciwsłoneczna SPF 50+ przez minimum 12 miesięcy,
- unikanie mechanicznego drażnienia.
W wybranych przypadkach stosuje się:
- odzież uciskową (terapia kompresyjna),
- opatrunki uciskowe modelujące.
Nie zaleca się stosowania niesprawdzonych substancji (spirytus, olejki eteryczne o działaniu drażniącym), które mogą prowadzić do wtórnego stanu zapalnego i pogorszenia jakości blizny.
Współczesna medycyna estetyczna i chirurgia plastyczna oferują metody umożliwiające przebudowę tkanki bliznowatej poprzez kontrolowaną stymulację neokolagenezy.
1. Laser frakcyjne ablacyjne i nieablacyjne
Mechanizm:
- ablacyjna mikrokolumnowa koagulacja tkanek,
- indukcja kontrolowanego uszkodzenia,
- aktywacja procesów regeneracyjnych.
Efekty:
- spłycenie blizny,
- poprawa elastyczności,
- redukcja rumienia.
Laseroterapia jest szczególnie skuteczna w bliznach przerostowych oraz przykurczowych.
2. Radiofrekwencja
Działanie:
- podgrzanie skóry właściwej do 60–70°C,
- skrócenie włókien kolagenowych,
- stymulacja fibroblastów.
Stosowana w celu poprawy struktury i sprężystości blizn.
3. Terapie biostymulujące
- mezoterapia osoczem bogatopłytkowym (PRP),
- preparaty kolagenowe,
- czynniki wzrostu.
Ich zadaniem jest wsparcie przebudowy macierzy pozakomórkowej.
4. Zabiegi chirurgiczne
W przypadkach ciężkich przykurczów wykonuje się:
- plastykę Z,
- przeszczepy skóry,
- ekspandery tkankowe.
Leczenie chirurgiczne wymaga ścisłej współpracy z fizjoterapeutą w celu zapobiegania nawrotom przykurczów.
Najlepsze efekty terapeutyczne osiąga się poprzez leczenie skojarzone, obejmujące terapię miejscową, zabiegi laserowe oraz rehabilitację.

