Brodawki narządów płciowych
wróć do strony głównej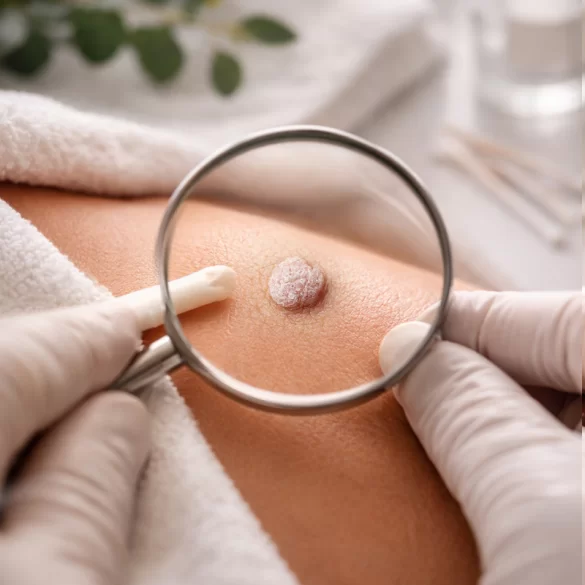
Brodawki narządów płciowych, określane również jako kłykciny kończyste (condylomata acuminata), są jedną z najczęstszych chorób przenoszonych drogą płciową. Wywoływane są przez wirusa brodawczaka ludzkiego (HPV – Human Papillomavirus), głównie typy niskoonkogenne 6 i 11. Zmiany mają charakter łagodnych rozrostów nabłonka skóry i błon śluzowych w obrębie narządów płciowych oraz okolicy odbytu. Mimo że same brodawki zazwyczaj nie stanowią zagrożenia onkologicznego, obecność zakażenia HPV wiąże się z ryzykiem transmisji wirusa oraz – w przypadku innych typów HPV – rozwoju zmian przednowotworowych i nowotworowych.
Brodawki narządów płciowych - co to
Brodawki narządów płciowych są efektem miejscowej proliferacji (namnażania) komórek nabłonka zakażonych wirusem HPV. Wirus wnika do warstwy podstawnej naskórka poprzez mikrourazy, a następnie wykorzystuje mechanizmy komórkowe do replikacji swojego materiału genetycznego.
Najważniejsze informacje:
- Czynnik etiologiczny: HPV typ 6 i 11 (ponad 90% przypadków).
- Droga zakażenia: głównie kontakt seksualny (pochwowy, analny, oralny).
- Okres inkubacji: od kilku tygodni do kilku miesięcy (średnio 2–3 miesiące).
- Częstość występowania: jedna z najczęstszych infekcji przenoszonych drogą płciową u osób aktywnych seksualnie.
Warto podkreślić, że zakażenie HPV może przebiegać bezobjawowo. Układ odpornościowy części osób eliminuje wirusa samoistnie w ciągu 1–2 lat, jednak u innych dochodzi do utrwalenia infekcji i powstawania zmian klinicznych.
Czynniki sprzyjające rozwojowi brodawek:
- obniżona odporność (np. stres, choroby przewlekłe, immunosupresja),
- częsta zmiana partnerów seksualnych,
- współistniejące inne infekcje przenoszone drogą płciową,
- mikrourazy skóry i błon śluzowych.
Brodawki narządów płciowych - objawy
Objawy brodawek narządów płciowych są zróżnicowane i zależą od lokalizacji oraz liczby zmian. W wielu przypadkach początkowo są skąpoobjawowe.
Najczęstsze dolegliwości:
- obecność pojedynczych lub mnogich, miękkich wyrośli w obrębie narządów płciowych,
- świąd, pieczenie lub uczucie dyskomfortu,
- krwawienie przy urazie mechanicznym (np. podczas stosunku),
- zwiększona wydzielina z pochwy (u kobiet),
- ból przy oddawaniu moczu lub podczas defekacji (w przypadku lokalizacji okołoodbytowej).
U kobiet zmiany mogą lokalizować się:
- na wargach sromowych,
- w przedsionku pochwy,
- na szyjce macicy,
- w okolicy odbytu.
U mężczyzn najczęściej występują:
- na żołędzi i napletku,
- w okolicy wędzidełka,
- na trzonie prącia,
- w okolicy odbytu.
W przypadku zmian w obrębie szyjki macicy mogą one pozostawać niewidoczne gołym okiem i być wykrywane jedynie w trakcie badania ginekologicznego, cytologii lub kolposkopii.
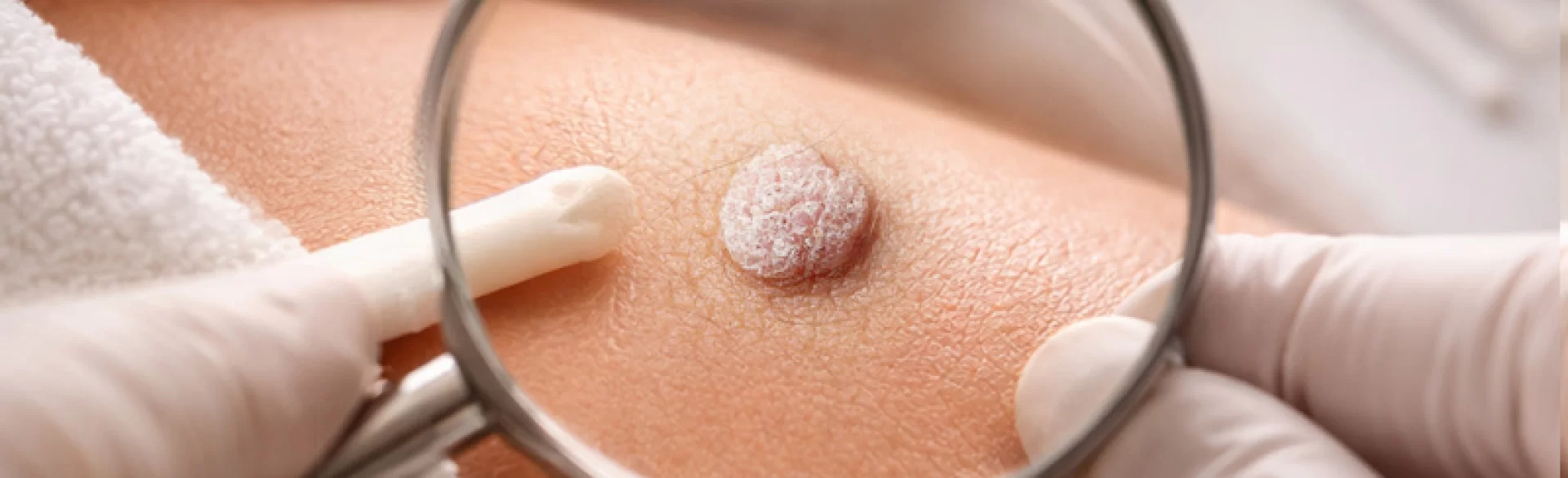
Brodawki narządów płciowych - jak wyglądają
Brodawki narządów płciowych mają charakterystyczny obraz kliniczny, choć ich wygląd może być zróżnicowany.
Typowe cechy morfologiczne:
- miękkie, uszypułowane lub płaskie wyrośla,
- barwa cielista, różowa lub lekko brunatna,
- powierzchnia nierówna, brodawkowata,
- tendencja do zlewania się w większe skupiska.
W zaawansowanych przypadkach zmiany mogą tworzyć rozległe struktury przypominające kalafior (tzw. obraz kalafiorowaty).
Wyróżnia się kilka postaci klinicznych:
- kłykciny kończyste klasyczne – wyraźnie wyniosłe, brodawkowate zmiany,
- postać płaska – trudniejsza do zauważenia, często wymaga diagnostyki specjalistycznej,
- postać olbrzymia (guz Buschke-Löwensteina) – rzadko występująca, o agresywnym przebiegu miejscowym.
Różnicowanie obejmuje m.in.:
- włókniaki miękkie,
- mięczaka zakaźnego,
- zmiany łuszczycowe,
- stany przednowotworowe i nowotworowe.
Z tego powodu każda podejrzana zmiana w obrębie narządów płciowych powinna być oceniona przez lekarza (dermatologa, ginekologa, urologa).
Brodawki narządów płciowych - leczenie
Leczenie brodawek narządów płciowych ma na celu usunięcie zmian klinicznych oraz ograniczenie transmisji wirusa. Należy jednak jasno zaznaczyć: żadna metoda nie eliminuje całkowicie wirusa z organizmu, a nawroty są możliwe.
Metody leczenia można podzielić na:
1. Leczenie miejscowe (farmakologiczne)
- imikwimod (stymuluje odpowiedź immunologiczną),
- podofilotoksyna (działanie cytotoksyczne),
- kwas trichlorooctowy (koagulacja chemiczna).
Stosowane są głównie w przypadku niewielkich, powierzchownych zmian.
2. Leczenie zabiegowe
- laseroterapia CO₂ – precyzyjne odparowanie zmiany,
- elektrokoagulacja,
- krioterapia (wymrażanie ciekłym azotem),
- chirurgiczne wycięcie zmiany.
W praktyce klinicznej metody zabiegowe charakteryzują się:
- większą skutecznością przy zmianach mnogich i rozległych,
- możliwością uzyskania materiału do badania histopatologicznego,
- krótszym czasem terapii.
W warunkach klinicznych, takich jak Ambasada Urody Clinic & Spa w Warszawie, zastosowanie znajdują m.in.:
- chirurgiczne usuwanie zmian skórnych,
- laserowe usuwanie zmian skórnych,
- diagnostyka dermatoskopowa i kwalifikacja do badania histopatologicznego.
3. Profilaktyka
Najskuteczniejszą metodą zapobiegania zakażeniom HPV są:
- szczepienia przeciwko HPV (szczepionki wielowalentne),
- stosowanie prezerwatyw (zmniejsza, ale nie eliminuje ryzyka),
- regularne badania ginekologiczne i cytologiczne.
W przypadku kobiet kluczowe znaczenie ma systematyczna cytologia oraz – w określonych sytuacjach – test HPV DNA.

